Dermatite atópica e eczema
Revisado por Dr Toni Hazell, MRCGPÚltima atualização por Dr Doug McKechnie, MRCGPÚltima atualização 25 Fev 2025
Atende aos diretrizes editoriais
- BaixarBaixar
- Compartilhar
- Language
- Discussão
- Versão em Áudio
Profissionais de Saúde
Os artigos de Referência Profissional são projetados para uso por profissionais de saúde. Eles são escritos por médicos do Reino Unido e baseados em evidências de pesquisa, diretrizes do Reino Unido e da Europa. Você pode encontrar o Eczema atópicoartigo mais útil, ou um dos nossos outros artigos de saúde.
Neste artigo:
Continue lendo abaixo
O que é dermatite atópica?
Dermatite atópica, também conhecida como eczema atópico, é uma condição crônica, recorrente e inflamatória da pele, caracterizada por uma erupção vermelha e pruriginosa que favorece as dobras da pele, como as dobras dos cotovelos ou atrás dos joelhos.1
Dermatite atópica é frequentemente usada como sinônimo do termo 'eczema', embora algumas ontologias de doenças considerem a dermatite atópica um subtipo específico de eczema.2
Quão comum é a dermatite atópica? (Epidemiologia)3
Voltar ao conteúdoA dermatite atópica é comum e a prevalência está aumentando.
As estimativas variam devido às diferentes populações examinadas, mas os números sugerem que afeta cerca de 10–30% das crianças e cerca de 2–10% dos adultos.
Apresenta-se com mais frequência na infância, mas pode ocorrer em qualquer idade. Cerca de 70–90% dos casos ocorrem antes dos 5 anos de idade, com cerca de 45% dos casos começando nos primeiros 6 meses de vida.
Há uma prevalência aumentada de eczema atópico em crianças com um dos pais afetado (cerca de 80% das crianças onde ambos os pais são afetados, e 60% se apenas um dos pais é afetado).
Há uma taxa aumentada de eczema atópico em áreas urbanas, famílias menores e classes socioeconômicas mais altas.
Fatores desencadeantes4 5
Irritantes ambientais e alérgenos
Irritantes - por exemplo, sabonetes e detergentes (incluindo xampus, banhos de espuma, géis de banho e líquidos para lavar louça).
Infecções de pele: Staphylococcus aureus é considerado um fator importante de exacerbação no eczema atópico.
Alergênicos de contato.
Extremos de temperatura e umidade. A maioria dos pacientes melhora no verão e piora no inverno. A transpiração induzida pelo calor ou exercício pode provocar uma exacerbação.
Tecidos abrasivos - por exemplo, lã.
Fatores dietéticos agravam o eczema atópico em cerca de 50% das crianças, mas com muito menos frequência em adultos. A alergia alimentar deve ser suspeitada em crianças com eczema atópico que já reagiram anteriormente a um alimento, com sintomas imediatos, ou em bebês e crianças pequenas com eczema atópico moderado ou grave que não foi controlado por um manejo ótimo, particularmente se associado a dismotilidade intestinal (cólica, vômito, alteração do hábito intestinal) ou falha no crescimento.
Alergênos inalados - por exemplo, ácaros da poeira doméstica, pólens, pelos de animais de estimação e mofo. A alergia inalada deve ser suspeitada em crianças com surtos sazonais de eczema atópico, asma associada e rinite, ou em crianças com mais de 3 anos com eczema atópico no rosto.
Fatores endógenos
Acredita-se que mutações genéticas afetam a produção de filagrina. A filagrina é uma proteína crítica para a conversão de queratinócitos em escamas de proteína/lipídio que compõem o estrato córneo, a camada de barreira mais externa da pele. Portanto, em pelo menos alguns pacientes com eczema atópico, há uma predisposição genética que aumenta sua sensibilidade a desencadeadores ambientais externos.
O estresse pode exacerbar o eczema atópico, que por si só pode ser uma causa de sofrimento psicológico.
Mudanças hormonais em mulheres - por exemplo, surtos pré-menstruais, deterioração na gravidez.
Continue lendo abaixo
Critérios de diagnóstico
Voltar ao conteúdoO diagnóstico de dermatite atópica é geralmente relativamente simples e baseado na aparência e sensação da erupção cutânea, combinado com o histórico fornecido pelo paciente.
O Instituto Nacional de Excelência em Saúde e Cuidados (NICE) sugere os seguintes critérios de diagnóstico:5
Deve ter uma condição de pele que cause coceira (ou relato de coçar ou esfregar em uma criança) além de três ou mais dos seguintes:
Um histórico anterior de coceira em dobras da pele, como nas dobras dos cotovelos, atrás dos joelhos, na frente dos tornozelos ou ao redor do pescoço (ou nas bochechas em crianças com 18 meses ou menos).
Histórico de asma ou febre do feno (ou histórico de doença atópica em um parente de primeiro grau em crianças com menos de 4 anos).
Pele seca geral no ano anterior.
Eczema flexural visível (ou eczema que afeta as bochechas ou testa e membros externos em crianças com menos de 4 anos).
Início nos primeiros dois anos de vida (nem sempre é diagnóstico em crianças com menos de 4 anos).
Se não coçar, é muito improvável que seja eczema.
Observe que em crianças asiáticas, caribenhas negras e africanas negras, o eczema atópico pode ser mais propenso a afetar as superfícies extensoras, em vez das flexuras. Padrões discoides ou foliculares podem ser mais comuns.
Sintomas de dermatite atópica (apresentação)
Voltar ao conteúdoEczema nos braços
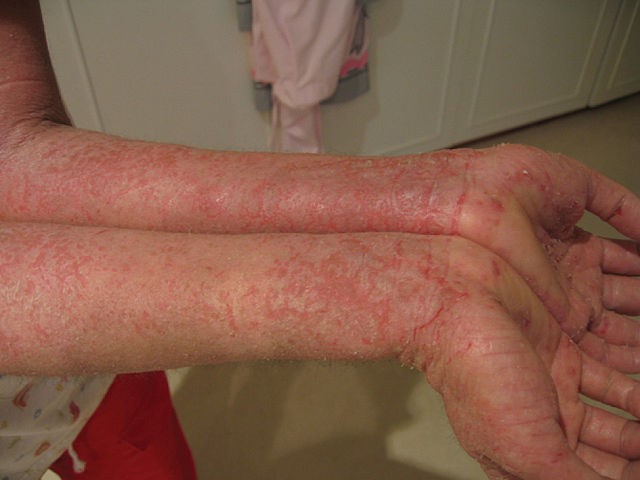
© JambulaatWikipedia em inglês (Domínio público), via Wikimedia Commons
A distribuição tende a variar com a idade e a aparência de lesões persistentes pode alterar com a coceira.
Uma tendência à pele seca persiste ao longo da vida.
As exacerbações agudas variam em aparência, desde vesículas até áreas de vermelhidão mal delimitada. Outras características possíveis incluem formação de crostas, descamação, fissuras e inchaço da pele.
Coçar repetidamente muitas vezes leva ao espessamento de lesões crônicas.
Durante a infância, o eczema atópico afeta principalmente o rosto, o couro cabeludo e as superfícies extensoras dos membros. Geralmente é agudo. A área das fraldas geralmente é poupada.
Em crianças e em adultos com doença de longa duração, o eczema é frequentemente localizado nas dobras dos membros.
Adultos: frequentemente ressecamento e coceira generalizados.
O eczema crônico na mão pode ser a manifestação primária.
Infecção bacteriana é sugerida por:
Formação de crostas, exsudação, formação de pústulas e/ou ao redor celulite com eritema de pele que, de outra forma, parece normal.
Um agravamento súbito da condição.
Eczema herpético é sugerido por:5
Áreas de eczema doloroso que pioram rapidamente.
Bolhas agrupadas consistentes com o estágio inicial de herpes labial.
Erosões perfuradas (lesões circulares, deprimidas e ulceradas) geralmente de 1-3 mm que são uniformes na aparência (podem coalescer para formar áreas maiores de erosão com crostas).
Possível febre, letargia ou desconforto.
Continue lendo abaixo
Avaliação da gravidade e bem-estar em uma criança com eczema atópico5
Voltar ao conteúdoNa avaliação da gravidade, bem-estar psicológico e psicossocial e qualidade de vida, leve em consideração o impacto do eczema atópico nos pais ou cuidadores, bem como na criança, e forneça conselhos e apoio adequados. Os seguintes instrumentos de avaliação podem ser utilizados (veja os links em 'Leitura Adicional', abaixo):
Escalas analógicas visuais (0-10) capturando a avaliação da criança/pai/cuidador sobre a gravidade, coceira e perda de sono nos últimos três dias e noites.
Medição de Eczema Orientada para o Paciente (POEM).
Índice de Qualidade de Vida em Dermatologia Infantil (CDLQI).
Índice de Qualidade de Vida em Dermatite Infantil (IDQOL).
Questionário de Impacto Familiar da Dermatite (DFI).
Diagnóstico diferencial6
Voltar ao conteúdoSarna e outras infestações.
Diagnóstico de dermatite atópica (investigações)
Voltar ao conteúdoInvestigações raramente são necessárias para estabelecer o diagnóstico.
A maioria das crianças com eczema atópico leve não precisa de testes clínicos para alergias.5
Não há evidências do valor dos testes de alergia de rua ou da internet na gestão do eczema atópico.5
A estimativa de imunoglobulina E (IgE) e testes radioalergossorbentes específicos (RASTs) apenas confirmam a natureza atópica do indivíduo.
Os swabs para bacteriologia podem ser úteis se as crises não responderem ao tratamento, ou se houver crises muito frequentes, a fim de identificar cepas resistentes a antibióticos de Staphylococcus aureus (S. aureus) ou para detectar infecção estreptocócica adicional.
Doenças associadas
Voltar ao conteúdoO eczema atópico está associado a outras doenças atópicas, como asma, rinite alérgica e rinite alérgica.
Gestão da dermatite atópica5 7 8
Voltar ao conteúdoForneça informações sobre a condição, os fatores que podem provocá-la, o papel de diferentes tratamentos e seu uso eficaz e seguro. É importante enfatizar as quantidades corretas de tratamentos tópicos a serem usados. Use informações escritas para reforçar as informações discutidas.
Inclua informações sobre como reconhecer surtos de eczema atópico (aumento da secura, coceira, vermelhidão, inchaço e irritabilidade geral).
A informação também deve incluir como reconhecer os sintomas e sinais de infecção bacteriana por estafilococos e/ou estreptococos (exsudação, pústulas, crostas, eczema atópico que não responde à terapia, agravamento rápido do eczema atópico, febre e mal-estar).
Oferecer apoio: viver com doenças de pele, especialmente as potenciais dificuldades psicossociais, pode ser muito difícil.
Fatores desencadeantes devem ser identificados e evitados quando possível. Evite qualquer coisa que seja conhecida por aumentar a gravidade da doença: aconselhe evitar extremos de temperatura e umidade, evite roupas irritantes que contenham lã ou certas fibras sintéticas (use tecidos de roupas não abrasivos, como algodão).
Recomenda-se manter as unhas curtas e evitar o uso de sabonetes ou detergentes; substitua por emolientes (use luvas quando não for possível evitar o manuseio de irritantes como detergentes).
Mantenha a pele hidratada: use banhos e aditivos de banho e reduza a perda de água com o uso de terapia emoliente adequada e suficiente, usada generosamente.
Uma abordagem em etapas deve ser utilizada para o manejo do eczema atópico em crianças, ou seja, ajustando a etapa do tratamento à gravidade do eczema atópico. O manejo pode então ser intensificado ou reduzido, de acordo com a gravidade dos sintomas.
Os emolientes devem formar a base do tratamento do eczema atópico e devem ser sempre utilizados, mesmo quando o eczema atópico está controlado.
Emolientes e hidratantes
Estes são melhor aplicados quando a pele está úmida, mas também devem ser aplicados em outros momentos.
Devem ser aplicados tão liberalmente e frequentemente quanto possível, e o tratamento contínuo com terapia emoliente completa (combinações de creme, pomada, óleo de banho e substituto de sabão emoliente) ajudará a proporcionar o efeito máximo.
Idealmente, a frequência de aplicação de emolientes deve ser a cada quatro horas ou pelo menos 3-4 vezes por dia.
Devem ser prescritos em grandes quantidades, com as quantidades recomendadas para eczema generalizado sendo 500 g/semana para um adulto e 250 g/semana para uma criança.
O uso intensivo de emolientes reduzirá a necessidade de esteroides tópicos.
A educação sobre como usar emolientes é essencial para garantir a máxima reidratação da pele.
Uma revisão Cochrane descobriu que a maioria dos hidratantes mostrou alguns efeitos benéficos, prolongando o tempo até a exacerbação e reduzindo o número de exacerbações e a quantidade de corticosteroides tópicos necessários para alcançar reduções semelhantes na gravidade do eczema. Não houve evidências confiáveis de que algum hidratante fosse melhor do que outro.9
A Agência Reguladora de Medicamentos e Produtos de Saúde (MHRA) publicou avisos sobre o risco de queimaduras graves e fatais com o uso de todos os emolientes à base de parafina, independentemente da concentração de parafina. Dados sugerem que também há risco para emolientes sem parafina. Aconselhe os pacientes que usam esses produtos a não fumar ou se aproximar de chamas abertas, e alerte sobre a fácil ignição de roupas, roupas de cama, curativos e outros tecidos que tenham resíduos secos de um produto emoliente.10
Esteroides tópicos
Corticosteroides leves são geralmente usados no rosto e nas dobras; corticosteroides potentes são geralmente necessários para uso em adultos com eczema discoide ou liquenificado ou com eczema no couro cabeludo, membros e tronco.
Recomenda-se que os corticosteroides tópicos para eczema atópico sejam prescritos para aplicação apenas uma ou duas vezes ao dia.11
Use potência leve para eczema atópico leve, potência moderada para eczema atópico moderado e potente para eczema atópico grave.
Use potência leve para o rosto e pescoço, exceto para uso de curto prazo (3-5 dias) de potência moderada para surtos graves.
Use preparações moderadas ou potentes por períodos curtos apenas (7-14 dias) para surtos em locais vulneráveis, como as axilas e a virilha.
Não use preparações muito potentes em crianças, sem orientação dermatológica especializada.
Pacientes que utilizam esteroides moderados e potentes devem ser monitorados para efeitos colaterais locais e sistêmicos.
Eczema crônico em adultos: isso frequentemente requer um esteroide potente junto com emolientes e a evitação de alérgenos.
O uso regular e prolongado de corticosteroides tópicos, especialmente os potentes ou superpotentes, pode causar danos como atrofia da pele, estrias, dermatite perioral e alterações na pigmentação da pele. Em casos raros (por exemplo, grandes áreas de pele tratadas com esteroides de alta potência), eles podem levar a efeitos colaterais sistêmicos dos esteroides, incluindo a supressão do eixo hipotálamo-hipófise-adrenal.12
Por esta razão, os corticosteroides tópicos são geralmente prescritos apenas para cursos curtos (por exemplo, uma ou duas vezes ao dia por até 14 dias) para tratar surtos de eczema.
Os corticosteroides tópicos podem, no entanto, também ser usados para terapia de 'manutenção' uma vez que a crise de eczema tenha se estabilizado, com o objetivo de prevenir futuras crises. Um regime comum é 'esteroides de fim de semana', ou seja, aplicação de esteroides tópicos em dois dias consecutivos por semana.13 Isso pode ser útil para pessoas com surtos frequentes em que a terapia tópica com esteroides conforme necessário é insuficiente.
Unidades de ponta dos dedos (UPDs) são um guia útil para os pacientes sobre a quantidade de esteroide tópico a ser usada. Uma unidade de ponta do dedo é a quantidade de creme ou pomada de esteroide espremida de um tubo, em linha reta, entre a ponta do dedo indicador de um adulto até a primeira dobra do dedo (sobre a articulação interfalângica distal). Isso é suficiente para cobrir a área de duas mãos adultas com os dedos juntos.
Retirada de corticosteroide tópico (TCS)
14 15 16
A retirada de TCS é uma complicação potencial do tratamento com esteroides tópicos, especialmente quando houve um uso inadequado a longo prazo de esteroides de moderada a alta potência.
Os sintomas incluem:
Pele vermelha.
Dor ardente ou sensação de queimação.
Coceira.
Descamação e exsudação da pele.
Pápulas.
Pústulas ou erosões.
Suor excessivo.
Os sintomas graves e prolongados podem levar à depressão. O prognóstico é variável. Os sintomas podem ser leves e de curta duração ou podem ser graves e durar meses ou até anos. Em alguns casos, os sintomas graves podem diminuir após vários dias ou alguns meses, seguidos por um período prolongado de pele seca e com coceira, mas com melhora gradual.
Parainibidores tópicos de calcineurina17
Três produtos estão disponíveis nesta categoria: creme Elidel® (pimecrolimus), pomada Protopic® (tacrolimus) 0,03%, e pomada Protopic® (tacrolimus) 0,1%.
Seu principal benefício é que são agentes poupadores de esteroides e não causam atrofia da pele ou glaucoma (como podem os esteroides tópicos de longo prazo). Isso os torna especialmente úteis para uso repetido ou prolongado em áreas com pele fina que são particularmente suscetíveis aos esteroides tópicos, como as pálpebras, rosto e pescoço.
Eles são considerados opções de segunda linha quando o uso de corticosteroides tópicos é insuficiente, principalmente porque as crises de eczema respondem mais lentamente aos inibidores de calcineurina do que aos corticosteroides tópicos.
O BNF afirma que os inibidores tópicos de calcineurina são para 'iniciação apenas por especialistas'.18 Muitos ICBs têm políticas semelhantes. Isso se baseia em uma preocupação teórica de segurança (extrapolada do uso oral de tacrolimo) de que o uso de inibidores tópicos de calcineurina pode aumentar o risco de desenvolver linfoma cutâneo.
No entanto, a extensa vigilância pós-comercialização tem sido muito tranquilizadora e não mostrou uma ligação causal com o desenvolvimento de câncer de pele.17
Os RCMs para Elidel® e Protopic® foram atualizados em 2022 para remover o câncer como um potencial efeito adverso do uso.17
Várias sociedades de dermatologia, incluindo a Sociedade de Dermatologia de Cuidados Primários, são da opinião de que os inibidores tópicos de calcineurina podem ser iniciados com segurança por qualquer clínico experiente no tratamento do eczema, incluindo médicos de família.17
Tanto o tacrolimo quanto o pimecrolimo podem ser usados duas vezes ao dia por um curto período (geralmente até seis semanas) para tratar uma crise de eczema, com ou sem corticosteroides tópicos.
O tacrolimus também é licenciado para uso duas vezes por semana como terapia de manutenção para reduzir o risco de surtos de eczema.
Infecção bacteriana
O papel dos antibióticos no eczema é relativamente limitado. Em pessoas que não estão sistemicamente doentes, há um benefício limitado no uso de antibióticos junto com esteroides tópicos, em comparação com o uso de esteroides tópicos isoladamente.19
A NICE recomenda que antibióticos tópicos ou orais devem confiar ser usado rotineiramente em surtos de eczema se o paciente não estiver sistemicamente doente.
Antibióticos orais devem ser usados para pessoas que estão sistemicamente debilitadas com uma infecção bacteriana secundária de eczema.
Se a terapia antibiótica ainda for considerada necessária em alguém que não está sistemicamente doente (por exemplo, se houver uma forte suspeita clínica de uma infecção bacteriana significativa), o NICE recomenda:19
Antibiótico tópico de primeira escolha: ácido fusídico tópico 2%, aplicado três vezes ao dia por 5-7 dias.
Antibiótico oral de primeira escolha: flucloxacilina.
Antibiótico oral alternativo em caso de alergia à penicilina ou se a flucloxacilina for inadequada: claritromicina.
Antibiótico oral alternativo se houver alergia à penicilina ou se a flucloxacilina for inadequada, e a pessoa estiver grávida: eritromicina.
Se resistente à meticilina: consulte um microbiologista.
A penicilina deve ser administrada se estreptococos beta-hemolíticos forem isolados.
As combinações de esteroides e antibióticos são eficazes na prática clínica, embora não haja evidências de maior eficácia.
Liquenificação
Resultados de coçar repetidamente.
Inicialmente tratado com um corticosteroide potente.
Bandagens contendo pasta de ictiol (para reduzir a prurido) e outras substâncias como óxido de zinco podem ser aplicadas sobre o corticosteroide.
Alcatrão de hulha e ictiol podem ser úteis em alguns casos de eczema crônico.20
Eczema exsudativo
Inicialmente, isso requer um corticosteroide potente.
A infecção também pode estar presente e requer tratamento.
A solução de permanganato de potássio (1 em 10.000) pode ser usada em eczema exsudativo, devido ao seu efeito antisséptico e adstringente.
Dieta5
Fórmulas hidrolisadas não devem ser oferecidas a bebês em preferência ao leite materno para a prevenção de eczema atópico.
Não use dietas baseadas em proteínas não modificadas de leite de outras espécies (por exemplo, leite de cabra ou ovelha) ou fórmulas parcialmente hidrolisadas para o tratamento de suspeita de alergia ao leite de vaca. Dietas que incluem proteína de soja podem ser oferecidas a crianças com mais de 6 meses, com orientação dietética especializada.
Recomende aconselhamento dietético especializado para crianças que seguem uma dieta sem leite de vaca por mais de oito semanas.
Não se sabe se alterar a dieta de uma mãe que amamenta é eficaz na redução da gravidade da condição. Pode-se considerar um teste de uma dieta de exclusão específica para alérgenos sob supervisão dietética.
Os pais devem ser informados de que, onde há histórico familiar de atopia, a amamentação exclusiva nos primeiros três meses reduz o risco de eczema infantil.
Há poucas evidências para apoiar o uso de várias dietas de exclusão em pessoas não selecionadas com eczema atópico. No entanto, se a alergia alimentar for diagnosticada por meio de procedimentos diagnósticos rigorosos, como desafios orais de alergia alimentar, a exclusão de alimentos desencadeantes específicos pode fazer uma diferença clínica significativa. A manipulação dietética significativa deve sempre ser gerida em conjunto com um nutricionista e/ou especialista em alergia pediátrica.21
Gerenciando surtos
Reduza a inflamação com corticosteroides tópicos.
Trate a infecção bacteriana clinicamente aparente com antibióticos orais conforme descrito acima.
Encaminhe ou interne urgentemente alguém com doença grave e não responsiva. Interne qualquer pessoa com suspeita de infecção pelo vírus herpes simplex (eczema herpético).
Gerenciando surtos frequentes
Altere o emoliente para um com maior teor de lipídios.
Aconselhe a pessoa a aplicar o emoliente com mais frequência.
Recomenda-se aplicar mais emoliente a cada vez.
Revise os fatores que podem estar provocando surtos; evite irritantes ambientais e estresses sempre que possível.
Considere a terapia de manutenção nos fins de semana com corticosteroides tópicos e/ou inibidores tópicos de calcineurina.
Tacrolimus e pimecrolimus para eczema atópico
A NICE recomendou que pimecrolimo e tacrolimo tópicos são opções para eczema atópico não controlado pelo tratamento máximo com corticosteroides tópicos ou se houver risco de efeitos colaterais importantes dos corticosteroides (particularmente atrofia cutânea).22
Pimecrolimus tópico é recomendado para eczema atópico moderado no rosto e pescoço de crianças com idades entre 2-16 anos.
No entanto, uma revisão Cochrane concluiu que o pimecrolimo tópico é menos eficaz do que corticosteroides moderados e potentes e tacrolimo a 0,1%, e que o papel terapêutico do pimecrolimo tópico é incerto devido à ausência de comparações chave com corticosteroides leves.23
O tacrolimo tópico é recomendado para eczema atópico moderado a grave em adultos e em crianças com mais de 2 anos de idade.
Critérios de encaminhamento5
Voltar ao conteúdoDeve ser feito um encaminhamento imediato (no mesmo dia) para aconselhamento dermatológico especializado se houver suspeita de eczema herpético.
Deve ser feito um encaminhamento urgente (dentro de duas semanas) para aconselhamento dermatológico especializado para crianças com eczema atópico se:
O eczema atópico é grave e não respondeu à terapia tópica ideal após uma semana.
O tratamento do eczema atópico infectado por bactérias falhou.
É recomendada a referência para aconselhamento dermatológico especializado para crianças com eczema atópico se:
O diagnóstico é, ou se tornou, incerto.
O tratamento não controlou o eczema atópico de forma satisfatória com base em uma avaliação subjetiva da criança, dos pais ou do cuidador (por exemplo, 1-2 semanas de surtos por mês ou está reagindo de forma adversa a muitos emolientes).
O eczema atópico no rosto não respondeu ao tratamento adequado.
A criança ou o responsável/pai pode se beneficiar de aconselhamento especializado sobre a aplicação do tratamento (por exemplo, técnicas de bandagem).
Suspeita-se de dermatite alérgica de contato (por exemplo, eczema atópico persistente ou eczema atópico facial, nas pálpebras ou nas mãos).
O eczema atópico está causando problemas sociais ou psicológicos significativos para a criança, pai, mãe ou cuidador (por exemplo, distúrbios do sono, baixa frequência escolar).,
O eczema atópico está associado a infecções graves e recorrentes, especialmente abscessos profundos ou pneumonia.
Crianças com eczema atópico que responderam ao tratamento ideal, mas para as quais o impacto do eczema atópico na qualidade de vida e no bem-estar psicossocial não melhorou, devem ser encaminhadas para aconselhamento psicológico.
Crianças com eczema atópico moderado ou grave e suspeita de alergia alimentar devem ser encaminhadas para investigação especializada e manejo do eczema atópico e da alergia.
Crianças com eczema atópico que não crescem conforme o esperado, conforme refletido pelas tabelas de crescimento do Reino Unido, devem ser encaminhadas para aconselhamento especializado relacionado ao crescimento.
Tratamentos fornecidos em cuidados secundários
Voltar ao conteúdoMedicamentos sistêmicos que atuam no sistema imunológico (por exemplo, ciclosporina, azatioprina, e micofenolato mofetil), e a fototerapia estão disponíveis para o tratamento de alguns casos de eczema refratário grave, utilizados sob supervisão de especialistas.
Dupilumabe é licenciado para o tratamento de eczema atópico moderado a grave em pacientes que necessitam de terapia sistêmica.20
O Tralokinumab é recomendado pelo NICE como uma opção de tratamento em adultos se pelo menos um imunossupressor sistêmico tiver sido ineficaz, ou se estes forem inadequados.24
Alitretinoína é recomendada como uma opção de tratamento para adultos com eczema crônico grave nas mãos que não respondeu a corticosteroides tópicos potentes, se a pessoa tiver doença grave e um Índice de Qualidade de Vida em Dermatologia (DLQI) de 15 ou mais.25
Inibidores de JAK2624
Três inibidores da Janus quinase (JAK) são recomendados pelo NICE para uso em dermatite atópica moderada a grave: baricitinibe (em adultos), abrocitinibe e upadacitinibe (os dois últimos em maiores de 12 anos).
Estes são recomendados como uma opção se a dermatite atópica moderada a grave não tiver respondido a pelo menos um imunossupressor sistêmico, ou se estes não forem adequados.
Complicações da dermatite atópica
Voltar ao conteúdoInfecção
S. aureus a infecção pode apresentar sintomas típicos impetigo ou como agravamento do eczema com aumento da vermelhidão, exsudação e formação de crostas.
Infecção por herpes simplex, indicado por vesículas agrupadas e erosões perfuradas, também pode ocorrer. A infecção viral disseminada por herpes simples, eczema herpético, apresenta lesões generalizadas que podem se fundir em grandes áreas desnudas e sangrantes que podem se estender por todo o corpo.
Infecções fúngicas superficiais também são mais comuns em pessoas com eczema atópico.
Impacto psicossocial
Padrões de sono perturbados.
Autoestima reduzida devido a doença crônica visível.
Isolamento de outras crianças - por exemplo, quando não podem participar de atividades como natação.
Efeitos adversos no comportamento e desenvolvimento de uma criança: sono ruim, baixa autoestima e isolamento social.
Prognóstico3
Voltar ao conteúdoGeralmente um curso recorrente, com tendência a uma melhoria gradual na vida adulta.
Espera-se que o eczema atópico desapareça em cerca de 65% das crianças até os 7 anos de idade, e em cerca de 74% das crianças até os 16 anos de idade, embora possam ocorrer recaídas.
Os preditores de um pior prognóstico incluem o início precoce da doença e em crianças com asma associada.
Prevenção da dermatite atópica27
Voltar ao conteúdoRevisões sistemáticas de estratégias de prevenção (por exemplo, promover o aleitamento materno exclusivo e prolongado, ou reduzir alérgenos ingeridos ou transportados pelo ar durante a gravidez e após o nascimento) geralmente não mostraram benefícios convincentes.
Suplementos maternos/infantis, como a vitamina D, também não mostraram nenhum benefício, com a possível exceção dos ácidos graxos ômega-3.
Revisões sistemáticas sugerem que probióticos podem reduzir a incidência de dermatite atópica em cerca de 20%, embora os estudos sejam bastante variáveis.
O fortalecimento da barreira cutânea desde o nascimento para prevenir dermatite atópica e alergias alimentares tem recebido interesse recente, e os resultados de ensaios nacionais são aguardados.
É possível que tentar influenciar grandes mudanças imunológicas por meio de intervenções direcionadas a bebês possa ser tarde demais, e dar mais atenção a estratégias antes do nascimento pode ser mais bem-sucedido.
Leitura adicional e referências
- Medição de Eczema Orientada ao Paciente (POEM); Universidade de Nottingham
- Índice de Qualidade de Vida em Dermatite Infantil (IDQOL); Universidade de Cardiff
- Eczema: Eczema Atópico; Sociedade de Dermatologia de Cuidados Primários (PCDS)
- Avena-Woods C; Visão geral da dermatite atópica. Am J Manag Care. 2017 Jun;23(8 Suppl):S115-S123.
- Frainay C, Pitarch Y, Filippi S, et al; Dermatite atópica ou eczema? Consequências da ambiguidade no nome da doença para a mineração de literatura biomédica. Clin Exp Allergy. 2021 Set;51(9):1185-1194. doi: 10.1111/cea.13981. Epub 2021 Jul 24.
- Eczema - atópico; NICE CKS, julho de 2024 (acesso apenas no Reino Unido)
- Thomsen SF; Dermatite atópica: história natural, diagnóstico e tratamento. ISRN Allergy. 2 de abril de 2014;2014:354250. doi: 10.1155/2014/354250. eCollection 2014.
- Eczema atópico em crianças; Diretriz Clínica NICE (Dezembro de 2007, última atualização em junho de 2023)
- Fishbein AB, Silverberg JI, Wilson EJ, et al; Atualização sobre Dermatite Atópica: Diagnóstico, Avaliação de Gravidade e Seleção de Tratamento. J Allergy Clin Immunol Pract. 2020 Jan;8(1):91-101. doi: 10.1016/j.jaip.2019.06.044. Epub 2019 Aug 29.
- Strathie Page S, Weston S, Loh R; Dermatite atópica em crianças. Aust Fam Physician. 2016 Maio;45(5):293-6.
- Yang EJ, Sekhon S, Sanchez IM, et al; Desenvolvimentos Recentes em Dermatite Atópica. Pediatria. 2018 Out;142(4). pii: peds.2018-1102. doi: 10.1542/peds.2018-1102.
- van Zuuren EJ, Fedorowicz Z, Christensen R, et al; Emolientes e hidratantes para eczema. Cochrane Database Syst Rev. 6 de fevereiro de 2017;2:CD012119. doi: 10.1002/14651858.CD012119.pub2.
- Risco de queimaduras graves e fatais com emolientes; Agência Reguladora de Medicamentos e Produtos de Saúde
- Frequência de aplicação de corticosteroides tópicos para eczema atópico; Orientação de avaliação tecnológica do NICE, agosto de 2004
- Coondoo A, Phiske M, Verma S, et al; Efeitos colaterais dos esteroides tópicos: Uma revisão há muito esperada. Indian Dermatol Online J. 2014 Out;5(4):416-25. doi: 10.4103/2229-5178.142483.
- Williams HC; Prevenindo surtos de eczema com corticosteroides tópicos ou tacrolimus: qual é o melhor? Br J Dermatol. 2011 Fev;164(2):231-3. doi: 10.1111/j.1365-2133.2011.10205.x.
- Hajar T, Leshem YA, Hanifin JM, et al; Uma revisão sistemática da retirada de corticosteroides tópicos ("dependência de esteroides") em pacientes com dermatite atópica e outras dermatoses. J Am Acad Dermatol. 2015 Mar;72(3):541-549.e2. doi: 10.1016/j.jaad.2014.11.024. Epub 2015 Jan 13.
- Sheary B; Dependência e abstinência de corticosteroides tópicos - Uma visão geral para médicos de família. Aust Fam Physician. 2016 Jun;45(6):386-8.
- Fukaya M, Sato K, Sato M, et al; Dependência de esteroides tópicos na dermatite atópica. Drug Healthc Patient Saf. 2014 Oct 14;6:131-8. doi: 10.2147/dhps.s6920. eCollection 2014.
- Inibidores tópicos de calcineurina. Sociedade de Dermatologia de Cuidados Primários, 3 de março de 2024.
- Medicamentos Completo BNF 89ª Edição; Associação Médica Britânica e Sociedade Real de Farmácia da Grã-Bretanha, Londres.
- Infecção bacteriana secundária de eczema e outras condições comuns da pele: prescrição de antimicrobianos; Diretriz NICE (março de 2021)
- Formulário Nacional Britânico (BNF); Serviços de Evidências NICE (acesso apenas no Reino Unido)
- Leins L, Orchard D; Manejo do eczema em crianças em idade escolar. Aust Fam Physician. 2017 Dez;46(12):896-899.
- Tacrolimus e pimecrolimus para eczema atópico; Orientação de avaliação tecnológica do NICE, agosto de 2004
- Ashcroft DM, Chen LC, Garside R, et al; Pimecrolimus tópico para eczema. Cochrane Database Syst Rev. 2007 Out 17;(4):CD005500.
- Abrocitinibe, tralokinumabe ou upadacitinibe para tratar dermatite atópica moderada a grave; Orientação de avaliação de tecnologia do NICE, agosto de 2022
- Alitretinoína para o tratamento do eczema crônico severo das mãos; Orientação de Avaliação de Tecnologia do NICE, agosto de 2009
- Baricitinibe para tratar dermatite atópica moderada a grave; Orientação de avaliação de tecnologia do NICE, março de 2021
- Williams HC, Chalmers J; Prevenção da Dermatite Atópica. Acta Derm Venereol. 2020 Jun 9;100(12):adv00166. doi: 10.2340/00015555-3516.
Continue lendo abaixo
Histórico do artigo
As informações nesta página são escritas e revisadas por clínicos qualificados.
Próxima revisão prevista para: 24 Fev 2028
25 Fev 2025 | Última versão

Pergunte, compartilhe, conecte-se.
Navegue por discussões, faça perguntas e compartilhe experiências em centenas de tópicos de saúde.

Sentindo-se mal?
Avalie seus sintomas online gratuitamente