Alergia a medicamentos
Revisado por Dr Krishna Vakharia, MRCGPÚltima atualização por Dr Colin Tidy, MRCGPLast updated 15 Dez 2022
Atende aos diretrizes editoriais
- BaixarBaixar
- Compartilhar
- Language
- Discussão
- Versão em Áudio
Profissionais de Saúde
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Alergia a medicamentos article more useful, or one of our other artigos de saúde.
Neste artigo:
Qualquer medicamento pode causar uma reação na pele, mas algumas classes de medicamentos estão geralmente associadas a certos tipos de reação.
Nem todos os problemas dermatológicos causados por alergias a medicamentos apresentam sinais visíveis. A pele pode parecer normal, mas com prurido intenso. Pode ser difícil determinar se o medicamento é realmente a causa do problema e suspendê-lo, especialmente se estiver proporcionando um tratamento importante. A interrupção precoce do medicamento causador pode limitar seus efeitos adversos.
Muitas dessas reações têm origem imunológica. Possivelmente, o medicamento atua como um hapten e se liga às proteínas para formar uma estrutura que o sistema imunológico reconhece como 'não próprio'. A maioria das reações mediadas imunologicamente pode ser classificada em uma das classes de hipersensibilidade de Gel e Coombs:1 2
Tipo I
This is mediated by IgE and results in urticária, angioedema e anafilaxia. They are often caused by proteins and especially insulin.
Tipo II
Esta é uma reação citotóxica que causa hemólise e púrpura. São causadas por penicilina, cefalosporinas, sulfonamidas e rifampina.
Tipo III
This is immune complex reactions, which result in vasculite, doença do soro e urticária. Podem ser causadas por salicilatos, clorpromazina e sulfonamidas. A vasculite induzida por medicamentos é a forma mais comum de vasculite.3 Serum sickness is an immune-complex-mediated hypersensitivity reaction that classically presents with fever, rash, polyarthritis or polyarthralgias.
Tipo IV
Estas são reações de tipo retardado com hipersensibilidade mediada por células, que resultam em dermatite de contato, reações exantematosas e reações fotoalérgicas. Essas reações são as mais comuns e geralmente são causadas por aplicações tópicas. Anticorpos podem ser demonstrados em menos de 5% das reações a medicamentos, pois o problema é mediado por células. Reações do tipo IV não dependem da dose. Geralmente começam de uma a três semanas após o início da medicação. Isso é significativamente mais lento do que a maioria das outras reações. Pode haver eosinofilia e elas podem se repetir se outros medicamentos quimicamente relacionados forem utilizados.
Continue lendo abaixo
Quão comuns são as alergias a medicamentos? (Epidemiologia)
Estudos populacionais sugerem que as alergias a medicamentos são superdiagnosticadas. Uma análise de cinco anos de surtos confirmados relacionados a medicamentos mostrou que 39,8% foram causados por antibióticos, 21,2% por anti-inflamatórios, 7,6% por meios de contraste e 31,4% por outros (antidiabéticos orais, antimicóticos, antipsicóticos, anti-epilépticos e outros).4
Notification of adverse drug reaction is on a voluntary basis through the Yellow Card Scheme in the British National Formulary.
Diagnóstico
Voltar ao conteúdoA história e o exame são tão importantes aqui quanto em qualquer área.5
Quando um paciente desenvolve um problema dermatológico, muitas vezes é difícil determinar quais, se houver, medicamentos são responsáveis.6
Faça uma anamnese cuidadosa, evitando aceitar prontamente o diagnóstico do paciente sobre a causa, especialmente se estiver usando múltiplos medicamentos. Anote todos os medicamentos, incluindo prescritos, de venda livre (OTC), 'alternativos' e drogas ilícitas. Nem apenas os medicamentos de prescrição (POMs) podem causar problemas, e os pacientes podem se surpreender ao saber que produtos OTC, 'terapias naturais' e drogas ilegais também podem ter efeitos adversos.
A urticária pode não ser causada por um medicamento, mas pela ingestão de morangos ou mariscos. Pode haver uma infecção viral. O paciente já tomou esse medicamento antes? Houve algum problema na época?
Padrões alérgicos identificados pelo Instituto Nacional para a Excelência em Saúde e Cuidados (NICE)1
Imediato (developing within an hour) - anaphylaxis, urticaria, exacerbation of asthma (eg, by exposure to NSAIDs).
Não imediato sem envolvimento sistêmico (6-10 days after first drug exposure or within three days of second exposure) - widespread red macules or papules (exanthema‑like) or fixed drug eruption.
Reações não imediatas com envolvimento sistêmico (2-6 semanas após a primeira exposição ao medicamento ou dentro de três dias após a segunda exposição) - reação a medicamentos com eosinofilia e sintomas sistêmicos (DRESS) ou síndrome de hipersensibilidade a medicamentos (DHS). As características incluem máculas vermelhas generalizadas, pápulas ou eritrodermia, febre, linfadenopatia, disfunção hepática e eosinofilia.
Epidermólise tóxica (7-14 days after first drug exposure or within three days of second exposure - see below.
Síndrome de Stevens-Johnson (7-14 days after first drug exposure or within three days of second exposure ) - see below.
Pustulose Aguda Generalizada Exantemática (AGEP) (3-5 days after first drug exposure) - characterised by:widespread pustules, fever, neutrophilia.
Continue lendo abaixo
Medicamentos associados e erupções cutâneas1
Voltar ao conteúdoLesões acneiformes
These are different from acne vulgaris in that they tend to be over the upper body rather than the face and there are no comedones.
Medicamentos típicos são corticosteroides, halogênios, haloperidol, hormônios, isoniazida, lítio, fenitoína e trazodona:
Os halogênios geralmente são brometo ou iodeto.
Os hormônios podem ser esteroides anabolizantes utilizados de forma ilícita por fisiculturistas ou alguns atletas. Os progestágenos também podem ser um problema. Isso geralmente ocorre em pílulas anticoncepcionais orais com baixo teor de estrogênio e alto teor de progestágeno, em vez de pílulas apenas de progestágeno ou contraceptivos de depósito e implantes.
Pustulose Aguda Generalizada Exantemática (AGEP)
This produces an acute onset of fever and generalised scarlatiniform erythema with many small, sterile, non-follicular pustules. It appears like psoríase pustulosa.
A maioria dos casos é causada por antibióticos, frequentemente nos primeiros dias de administração.
Algumas podem ser infecções virais, exposição ao mercúrio ou radiação UV. Elas se resolvem de forma espontânea e rápida, com febre e pústulas que duram de 7 a 10 dias antes da descamação ao longo de alguns dias.
Medicamentos típicos incluem antibióticos beta-lactâmicos, macrolídeos e, menos frequentemente, uma grande variedade de medicamentos, incluindo paracetamol, carbamazepina, tetraciclinas, diltiazem, furosemida, hidroclorotiazida, hidroxicloroquina, nifedipina, fenitoína, pseudoefedrina, sertralina, sinvastatina, terbinafina e vancomicina.
Alopecia
Alopecia may occur with angiotensin-converting enzyme (ACE) inhibitors, allopurinol, anticoagulants, azathioprine, bromocriptine, beta-blockers, cyclophosphamide, hormones (especially those with androgenic effects), indinavir, NSAIDs, phenytoin, methotrexate, retinoids and valproate. It is usual with cyclophosphamide therapy but is quite rare with the other medications.
Pemfigoide bolhoso
Lesions like pemphigoide bolhosa may occur with penicillamine, captopril, chloroquine, ciprofloxacin, enalapril, furosemide, neuroleptics, penicillins, psoralen combined with ultraviolet A (PUVA) treatment, sulfasalazine and terbinafine
Eritema nodoso
With eritema nodoso, as lesões ocorrem com mais frequência com contraceptivos orais, mas podem ocorrer com halogênios, penicilina, sulfonamidas e tetraciclinas.
Eritrodermia
Eritrodermia é uma vermelhidão difusa da pele. Os medicamentos que podem causar incluem alopurinol, anticonvulsivantes, captopril, cloroquina, clorpromazina, cimetidina, diltiazem, lítio, nitrofurantoína, omeprazol, fenitoína, hipericão e sulfonamidas.
Erupções cutâneas fixas
Esses ocorrem quando as lesões reaparecem na mesma área ao administrar o mesmo medicamento.
Placas são circulares, violáceas e edematosas, e desaparecem com hiperpigmentação macular. O período de latência é de meia hora a oito horas após a administração do medicamento. Lesões periorais e periorbitais podem ocorrer, mas as mãos, pés e genitais são os locais mais frequentemente envolvidos.
As erupções medicamentosa fixa são bem reconhecidas com muitos medicamentos, incluindo anticonvulsivantes, aspirina e AINEs, benzodiazepínicos, cetirizina, ciprofloxacino, claritromicina, doxiciclina, fluconazol, hidroxyzina, lamotrigina, loratadina, metronidazol, contraceptivos orais, penicilinas, fenitoína, sulfonamidas, tetraciclinas e zolmitriptano.
Erupções por Medicamentos
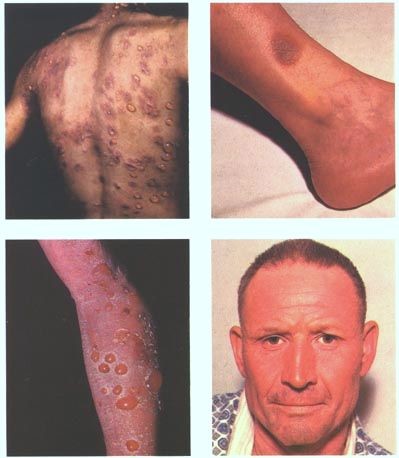
© Jmarchn, CC BY-SA 3.0, via Wikimedia Commons
Síndromes de hipersensibilidade
Alergia verdadeira pode ocorrer com alopurinol, amitriptilina, carbamazepina, lamotrigina, minociclina, AINEs, olanzapina, fenitoína, espironolactona e zidovudina.
Reações lichenoid
Lesions are similar in appearance to líquen plano and there may be marked pruritus. They can accompany amlodipine, antimalarials, beta-blockers, captopril, diflunisal (now withdrawn), diltiazem, enalapril, furosemide, glimepiride, gold, leflunomide, penicillamine, phenothiazine, proton pump inhibitors, sildenafil, tetracycline, thiazides and ursodeoxycholic acid.
Reações adversas a medicamentos que podem causar lúpus
Ao contrário de outras reações a medicamentos, o lúpus tende a exigir um longo período de exposição.7 It produces symptoms like lúpus eritematoso sistêmico (LES) but with skin findings being uncommon, or drug-induced subacute cutaneous lupus erythematosus (SCLE), which is characterised by annular psoriasiform, non-scarring lesions in a typical pattern for photosensitivity.
Para efeitos de LES, hidralazina e minociclina são os mais conhecidos. Para LES cutâneo subagudo, a hidroclorotiazida é a mais comum.
Fotossensibilidade
Os infratores mais comuns são inibidores da ECA, amiodarona, amlodipina, celecoxibe, clorpromazina e outras fenotiazinas, diltiazem, furosemida, lovastatina, nifedipina, quinolonas, sulfonamidas, tetraciclinas e tiazidas.
Urticária
The most likely drugs to cause urticária are bupropion, carbamazepine, chlordiazepoxide, fluoxetine, imipramine, lamotrigine, lithium, paroxetine and trazodone.
Vasculite
Vasculite is most likely with fluoxetine, paroxetine and trazodone.
Existem muitas outras reações bem conhecidas associadas aos medicamentos utilizados na quimioterapia do câncer e na terapia com citocinas. Uma lista desses problemas, além de uma lista mais abrangente de outras reações a medicamentos, pode ser encontrada no link do Medscape em 'Leitura adicional e referências', abaixo.
Alergias a medicamentos potencialmente fatais
Voltar ao conteúdoA maioria das erupções medicamentosas é desagradável, mas não potencialmente fatal. Existem duas que merecem menção especial.
Síndrome de Stevens-Johnson
See related separate article Síndrome de Stevens-Johnson.8 This is a much more serious drug eruption. It may be the result of malignancy in adults or viral infection in children but drugs should be considered as the potential culprit. It may be associated with allopurinol, anticonvulsants, aspirin and NSAIDS, carbamazepine, cimetidine, ciprofloxacin, codeine, diltiazem, erythromycin, furosemide, griseofulvin, indinavir, nitrogen mustard, penicillin, phenothiazines, phenytoin, ramipril, rifampicin, sulfonamides including co-trimoxazole and tetracyclines. Of these, sulfonamides are most often implicated.
Necrólise epidérmica tóxica
See separate article Necrose Epidérmica Tóxica. Os agentes responsáveis incluem alopurinol, anticonvulsivantes, aspirina e AINEs, isoniazida, penicilinas, fenitoína, prazosina, sulfonamidas incluindo co-trimoxazol, tetraciclinas e vancomicina. Tanto a síndrome de Stevens-Johnson quanto a necrose epidérmica tóxica são frequentemente causadas por infecções, especialmente o vírus herpes simplex, mas, quando causadas por medicamentos, geralmente são penicilinas ou sulfonamidas.9
As características clínicas são semelhantes em todas as causas:
A reação geralmente começa com febre, dor de garganta, calafrios, dor de cabeça, artralgia, vômitos, diarreia e mal-estar.
Lesões podem ocorrer em qualquer lugar, mas afetam mais comumente as palmas, plantas, dorso das mãos e superfícies extensores. A erupção pode estar limitada a qualquer área do corpo, mais frequentemente o tronco. Não há prurido.
O envolvimento da boca pode ser tão grave que os pacientes podem não conseguir comer ou beber.
Envolvimento geniturinário resulta em disúria ou incapacidade de urinar.
A erupção pode começar como máculas que se desenvolvem em pápulas, vesículas, bolhas, placas urticariformes ou eritema confluente.
A lesão típica tem a aparência de um alvo, considerada patognomônica.
Como mencionado acima, a necrose epidérmica tóxica é semelhante, mas mais grave. O desprendimento mucocutâneo é mais acentuado e uma área maior costuma estar envolvida.
Ambas as condições requerem internação hospitalar, se ainda não estiverem internadas. A perda de pele na necrose epidérmica tóxica é melhor gerenciada em uma unidade de queimados.
Ambos, mas especialmente a necrose epidérmica tóxica, podem resultar em cicatrizes, prejuízo severo da visão e até morte.
Continue lendo abaixo
Investigações1
Voltar ao conteúdoNormalmente, nenhuma investigação específica é realizada na atenção primária, além de remover o(s) medicamento(s) suspeito(s) e monitorar a melhora.
Reações graves requerem investigação imediata na atenção secundária (consulte 'Diretrizes de encaminhamento', abaixo).
O hemograma pode mostrar leucopenia, trombocitopenia e eosinofilia em pacientes com erupções graves por medicamentos.
Nas formas graves de reações, devem ser monitorados os testes de função hepática e renal. Na vasculite, são necessários raio-X de tórax e análise de urina.
Devem ser coletadas duas amostras de sangue para a triptase de mastócitos após uma reação anafilática suspeita relacionada a medicamentos.
Em respostas do tipo lúpus, os autoanticorpos podem ser positivos. Anticorpos anti-histona são frequentemente encontrados na LES induzida por medicamentos, enquanto anticorpos anti-Ro/SS-A são típicos da DRSCLE induzida por medicamentos.10
O teste de picada pode ser perigoso. Geralmente é reservado para alergia à penicilina/cefalosporina, onde esses medicamentos desempenham um papel importante no manejo do paciente.11
O teste de contato geralmente tem pouco valor, mas pode ser útil quando múltiplos medicamentos são suspeitos.12
Testes de provocação oral podem ser considerados o 'padrão ouro', mas devem ser realizados sob supervisão rigorosa.13
Em casos crônicos, a biópsia pode ser útil.
Doenças associadas14
Voltar ao conteúdoEmbora o comprometimento do sistema imunológico reduza a resposta imune, pode aumentar o risco de reações adversas. Um estudo com pacientes HIV-positivos relatou uma incidência de reações adversas graves a medicamentos antirretrovirais de 10%.15 Stevens-Johnson syndrome or toxic epidermolysis occurs in less than 0.5% of patients.
Causas comuns de reações não imunológicas
Nem todas as reações a medicamentos são de origem imunológica.
A Reação de Jarisch-Herxheimer classically occurs on starting penicillin for syphilis. It is due to the rapid destruction of spirochetes and the release of endotoxins from these organisms. It may occur if penicillin is given for another condition and it was not known that the patient had syphilis. If the reaction is to be anticipated, the diagnosis of syphilis having been made, it is usual to start steroids at a dose such as prednisolone 20 mg a day, a day before the first injection of penicillin and to tail off quite rapidly over the next few days. It is important to make the diagnosis and not to mistake it for allergy to penicillin and stop the antibiotic or syphilis will remain inadequately treated. This reaction may sometimes be seen with griseofulvin or ketoconazole given for dermatophyte infections and diethylcarbamazine treatment of onchocerciasis.
A fotossensibilidade não é uma reação imunológica. Pode ser causada pela produção de radicais livres ou espécies reativas de oxigênio. Há uma sensibilidade excessiva à queimadura solar. As fenotiazinas e a doxiciclina estão frequentemente envolvidas.
Antimetabólitos quase invariavelmente causam certos efeitos adversos, como a perda de cabelo com ciclofosfamida.
Argiria é o acúmulo de prata proveniente de sprays nasais de nitrato de prata. Causa uma descoloração azul acinzentada da pele e das unhas.
Aspirina e outros AINEs podem atuar diretamente nas células de mastócitos e causar a liberação de histamina e outros mediadores sem qualquer reação imunológica. Outros medicamentos que podem fazer isso incluem meios de contraste para raios X, cimetidina, quinina, hidralazina, atropina, vancomicina, tubocurarina, opiáceos, citocinas e até álcool.
Idiosyncratic reactions are unpredictable. In slow acetylators, drugs such as isoniazid may accumulate and cause peripheral neuropathy. If a patient with infectious mononucleosis is given ampicillin or amoxicillin there will almost invariably be a rash and the patient will probably be incorrectly labelled as allergic to penicillin. Penicillin V is the drug of choice for streptococcal sore throat and amoxicilina não deve ser administrada para infecções na garganta, especialmente em jovens.
Tratamento de alergia a medicamentos
Voltar ao conteúdoEm casos simples, remova o medicamento causador e, se a condição se resolver como esperado, registre que o paciente apresentou uma reação adversa a esse medicamento. Pode não ser possível determinar com certeza qual medicamento, se houver, foi responsável e, embora a cautela seja prudente, não é adequado apressar-se em rotular os pacientes como alérgicos a qualquer medicamento específico. Muitas pessoas provavelmente foram erroneamente rotuladas como alérgicas à penicilina ao longo dos anos e tiveram seus tratamentos seguros e eficazes negados.
No entanto, não registrar alergias pode ser fatal. Manter registros precisos é muito importante para evitar que um paciente receba um medicamento após uma reação adversa a ele.
Desde que não sejam considerados parte do problema, os anti-histamínicos podem proporcionar algum alívio sintomático.
Alguns cenários clínicos específicos1
Os corticosteroides têm se mostrado úteis para DRESS.16
Pacientes que tiveram uma reação alérgica leve a AINEs podem tolerar um inibidor seletivo de COX-2. Estes devem ser iniciados na menor dose possível.
Pacientes com asma e pólipos nasais apresentam uma alta incidência de alergia relacionada a AINEs.
Diretrizes de encaminhamento
A maioria das reações a medicamentos são leves e autolimitadas, mas alguns sinais de alerta devem ser observados e considerar internação ou encaminhamento para um especialista, incluindo:
Se o paciente estiver com sintomas sistêmicos.
Se a erupção for extensa, ela pode evoluir para uma dermatite exfoliativa grave.
Descolamento da pele.
Envolvimento das mucosas, incluindo olhos e genitais (pode sugerir síndrome de Stevens-Johnson).
Os pacientes devem ser encaminhados a uma clínica especializada em drogas se tiverem tido:1
Uma reação anafilática suspeita.
Uma reação cutânea grave não imediata (por exemplo, reação a medicamentos com eosinofilia e sintomas sistêmicos, síndrome de Stevens-Johnson, necrose epidérmica tóxica).
Prognóstico
Voltar ao conteúdoNa maioria dos casos, a resolução ocorre sem complicações, mas pode levar de 10 a 14 dias para a erupção desaparecer. Pacientes com erupções exantemáticas terão uma leve descamação à medida que a erupção desaparece.
A síndrome de Stevens-Johnson tem uma mortalidade de cerca de 10%, enquanto a necrose epidérmica tóxica apresenta uma mortalidade de 50%.17
Leitura adicional e referências
- Seitz CS, Rose C, Kerstan A, et al; Exantemas induzidos por medicamentos: correlação dos testes de alergia com o diagnóstico histológico. J Am Acad Dermatol. 2013 Nov;69(5):721-8. doi: 10.1016/j.jaad.2013.06.022. Epub 2013 Ago 6.
- Couto M, Silva D, Ferreira A, et al; Testes intradérmicos para o diagnóstico de alergia a medicamentos não são afetados por uma pomada anestésica tópica. Allergy Asthma Immunol Res. 2014 set;6(5):458-62. doi: 10.4168/aair.2014.6.5.458. Epub 2014 jun 18.
- Gestão da alergia a penicilinas e outros betalactâmicos; Sociedade Britânica de Alergia e Imunologia Clínica (BSACI) (2015)
- Chiriac AM, Banerji A, Gruchalla RS, et al; Controvérsias na Alergia a Medicamentos: Vias de Alergia a Medicamentos. J Allergy Clin Immunol Pract. 2019 jan;7(1):46-60.e4. doi: 10.1016/j.jaip.2018.07.037. Epub 2018 17 de dez.
- Phillips EJ, Bigliardi P, Bircher AJ, et al; Controvérsias na alergia a medicamentos: Testes para reações tardias. J Allergy Clin Immunol. 2019 jan;143(1):66-73. doi: 10.1016/j.jaci.2018.10.030. Epub 2018 dez 17.
- Alergia a medicamentos: diagnóstico e manejo da alergia a medicamentos em adultos, crianças e jovens; Diretriz clínica do NICE (setembro de 2014; atualizada em novembro de 2018).
- Beatty R; Hipersensibilidade
- Radic M, Martinovic Kaliterna D, Radic J; Vasculite induzida por medicamentos: uma revisão clínica e patológica. Neth J Med. 2012 jan;70(1):12-7.
- Heinzerling LM, Tomsitz D, Anliker MD; A alergia a medicamentos é menos comum do que se pensava anteriormente? Uma análise de 5 anos. Br J Dermatol. 2012 Jan;166(1):107-14. doi: 10.1111/j.1365-2133.2011.10623.x.
- Akpinar F, Dervis E; Reações a Medicamentos: Um Estudo de 8 anos Incluindo 106 Pacientes Internados em uma Clínica de Dermatologia na Turquia. Indian J Dermatol. Maio de 2012; 57(3):194-8. doi: 10.4103/0019-5154.96191.
- Knowles SR, Shear NH; Reconhecimento e manejo de reações cutâneas graves a medicamentos. Dermatol Clin. 2007 abr;25(2):245-53, viii.
- Rubin RL; Lúpus induzido por medicamentos.; Toxicologia. 15 de abril de 2005; 209(2): 135-47.
- Mockenhaupt M; Síndrome de Stevens-Johnson e necrolise epidérmica tóxica: padrões clínicos, considerações diagnósticas, etiologia e manejo terapêutico. Semin Med Surg Dermatol. 2014 mar;33(1):10-6.
- Harr T, French LE; Necrose epidérmica tóxica e síndrome de Stevens-Johnson. Orphanet J Rare Dis. 2010 Dez 16;5:39.
- Marzano AV, Tavecchio S, Menicanti C, et al; Lúpus eritematoso induzido por medicamentos. G Ital Dermatol Venereol. 2014 Jun;149(3):301-9.
- Frew A; Princípios gerais de investigação e manejo de alergia a medicamentos. Br J Clin Pharmacol. Maio de 2011;71(5):642-6. doi: 10.1111/j.1365-2125.2011.03933.x.
- Liippo J, Pummi K, Hohenthal U, et al; Teste de contato e sensibilização a múltiplos medicamentos. Dermatite de contato. 2013 Nov;69(5):296-302. doi: 10.1111/cod.12076.
- Rerkpattanapipat T, Chiriac AM, Demoly P; Testes de provocação medicamentosa em reações de hipersensibilidade a medicamentos. Curr Opin Allergy Clin Immunol. 2011 Ago;11(4):299-304. doi: 10.1097/ACI.0b013e328348a4e9.
- Chaponda M, Pirmohamed M; Reações de hipersensibilidade à terapia antirretroviral. Br J Clin Pharmacol. Maio de 2011;71(5):659-71. doi: 10.1111/j.1365-2125.2010.03784.x.
- Eluwa GI, Badru T, Agu KA, et al; Reações adversas a medicamentos na terapia antirretroviral (TAR): incidência, tipos e fatores de risco na Nigéria. BMC Clin Pharmacol. 2012 Fev 27;12:7. doi: 10.1186/1472-6904-12-7.
- Oelze LL, Pillow MT; Síndrome de reação a medicamentos induzida por fenitoína com eosinofilia e sintomas sistêmicos (DRESS): relato de caso do departamento de emergência. J Emerg Med. 2013 Jan;44(1):75-8. doi: 10.1016/j.jemermed.2011.05.052.
- Mockenhaupt M; A compreensão atual da síndrome de Stevens-Johnson e necrólise epidérmica tóxica. Rev Clin Expert Rev Immunol. 2011 Nov;7(6):803-13; questionário 814-5.
Continue lendo abaixo
Histórico do artigo
As informações nesta página são escritas e revisadas por clínicos qualificados.
Próxima revisão prevista: 14 Nov 2027
15 Dez 2022 | Última versão

Pergunte, compartilhe, conecte-se.
Navegue por discussões, faça perguntas e compartilhe experiências em centenas de tópicos de saúde.

Sentindo-se mal?
Avalie seus sintomas online gratuitamente