Síndrome de Stevens-Johnson
Revisado por Dr Laurence KnottÚltima atualização por Dr Colin Tidy, MRCGPLast updated 17 Mar 2022
Atende aos diretrizes editoriais
- BaixarBaixar
- Compartilhar
- Language
- Discussão
- Versão em Áudio
- Add to preferred sources on Google
Profissionais de Saúde
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Alergia a medicamentos article more useful, or one of our other artigos de saúde.
Neste artigo:
Continue lendo abaixo
O que é a síndrome de Stevens-Johnson?1
A síndrome de Stevens-Johnson (SSJ) é um transtorno de hipersensibilidade mediado por imunocomplexos. A síndrome de Stevens-Johnson varia de lesões leves na pele e mucosas a uma doença sistêmica grave, às vezes fatal, necrose epidérmica tóxica (NET). A síndrome de Stevens-Johnson e a necrose epidérmica tóxica são caracterizadas pelo descolamento da epiderme e das mucosas. Elas são principalmente, mas nem sempre, causadas por medicamentos.
SJS e TEN são considerados parte do mesmo espectro de doenças com diferentes graus de gravidade. São classificados pela porcentagem de área de desprendimento da pele. SJS e TEN também podem causar complicações no fígado, rins e trato respiratório.
Eritema multiforme (EM) was previously considered to be a milder form of SJS without mucosal involvement; however, the clinical classification defined by Bastuji-Garin in 1993 separates EM as a clinically and aetiologically distinct disorder and has now been accepted by consensus.
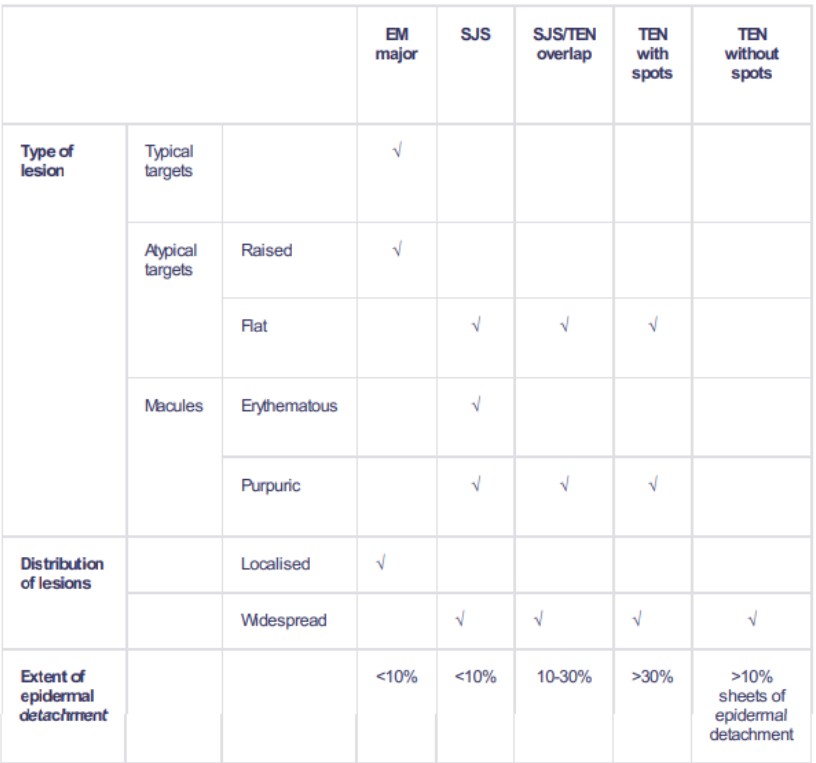
Classificação
Voltar ao conteúdoA classificação é baseada na porcentagem de área de superfície corporal desprendida2 3 .
Classificação SJS
Continue lendo abaixo
Epidemiologia
Voltar ao conteúdoA incidência da síndrome de Stevens-Johnson é estimada em 1-2 casos por milhão de habitantes por ano.2
A síndrome de Stevens-Johnson é muito mais comum em indivíduos com HIV. (Estimado em 1-2/1.000 no Canadá4 .)
A síndrome de Stevens-Johnson é mais comum em mulheres do que em homens.
A maioria dos pacientes tem entre 10 e 30 anos, mas casos foram relatados em crianças mais novas, que apresentam maior risco de mortalidade5 .
Fatores de risco6
A raridade da síndrome de Stevens-Johnson dificultou a identificação clara de fatores de risco específicos entre populações heterogêneas; no entanto, a presença de determinados alelos HLA tem sido associada à SJS/TEN em grupos específicos - por exemplo:
HLA B1502 e HLA B1508 entre os chineses Han foram associados ao SJS/TEN em reação à carbamazepina e ao alopurinol, respectivamente.
HLAb 5701 abacavir está associado a SJS/TEN entre pessoas vivendo com HIV.
Triagem desses genes em populações específicas, antes de iniciar os medicamentos, pode ajudar a evitar a ocorrência da doença nesses grupos.
Causas da síndrome de Stevens-Johnson (etiologia)7
Voltar ao conteúdoAproximadamente 75% do SJS/TEN são causados por medicamentos e 25% por infecções e outras causas.
Medicamentos mais comumente associados à SJS e TEN
Alopurinol
Carbamazepina
Sulfonamidas:
Trimetoprima-sulfametoxazol.
Sulfadiazina.
Sulfasalazina.
Agentes antivirais:
Nevirapina.
Abacavir.
Anticonvulsivantes:
Fenobarbital.
Fenitoína.
Ácido valpróico.
Lamotrigina.
Outros:
Agentes antifúngicos imidazólicos.
Anti-inflamatórios não esteroides (do tipo oxicam, como meloxicam).
Salicilatos.
Sertralina.
Bupropiona (raramente).
Infecção
Viral: inclui vírus herpes simplex, vírus Epstein-Barr, enterovírus, HIV, Coxsackievírus, influenza, hepatite, caxumba, linfogranuloma venéreo, rickettsia e varíola.
Bacterial: includes Group A beta-haemolytic streptococcus, diphtheria, brucellosis, mycobacteria, Mycoplasma pneumoniae, tularêmia e tifo.
Fúngico: inclui coccidioidomicose, dermatofitose e histoplasmose.
Protozoário: malária e tricomoníase.
Imunização
Associado à imunização - por exemplo, sarampo, hepatite B.
Continue lendo abaixo
Apresentação da síndrome de Stevens-Johnson8 9 10
Voltar ao conteúdoVeja as imagens disponíveis na seção 'Leitura adicional', abaixo.
Sintomas da síndrome de Stevens-Johnson
Os sintomas da síndrome de Stevens-Johnson geralmente começam com uma infecção inespecífica do trato respiratório superior, que pode estar associada a febre, dor de garganta, calafrios, dor de cabeça, artralgia, vômito, diarreia e mal-estar.
Lesões mucocutâneas aparecem de repente e grupos de surtos duram de 2 a 4 semanas. As lesões geralmente não são pruriginosas.
Boca: ulceração oromucosa severa.
O envolvimento respiratório pode causar uma tosse produtiva de escarro espesso e purulento.
Pacientes com envolvimento geniturinário podem reclamar de disúria ou incapacidade de urinar.
Sintomas oculares: olho vermelho dolorido, conjuntivite purulenta, fotofobia, blefarite.
Sinais
Exame geral: febre, taquicardia, hipotensão; alteração do nível de consciência, convulsões, coma.
Pele:
Lesões podem ocorrer em qualquer lugar, mas afetam mais comumente as palmas, plantas, dorso das mãos e superfícies extensores. A erupção pode estar limitada a qualquer área do corpo, mais frequentemente o tronco.
A erupção pode começar como máculas que se desenvolvem em pápulas, vesículas, bolhas, placas urticariformes ou eritema confluente.
O centro das lesões pode ser vesicular, purpúrico ou necrótico.
A lesão típica tem a aparência de um alvo, considerada patognomônica.
As lesões podem se tornar bolhosas e posteriormente romper-se. A pele torna-se suscetível a infecções secundárias.
Lesões urticariformes geralmente não são pruriginosas.
O sinal de Nikolsky é positivo (pressão mecânica na pele levando à formação de bolhas em minutos ou horas).
Envolvimento mucoso: eritema, edema, descamação, formação de bolhas, ulceração e necrose.
Olho: conjuntivite, úlceras corneanas.
Genital: vulvovaginite erosiva ou balanite.
Diagnóstico diferencial da síndrome de Stevens-Johnson7
Voltar ao conteúdoPustulose exantemática generalizada aguda.
Reações fototóxicas bolhosas.
Queimaduras químicas ou térmicas.
Erupções cutâneas medicamentosas maculopapulares.
Acantholise do pênfigo paraneoplásico.
Investigações
Voltar ao conteúdoEletrólitos séricos, glicose e bicarbonato são essenciais para avaliar a gravidade clínica e o nível de desidratação8 .
O diagnóstico da síndrome de Stevens-Johnson baseia-se na classificação clínica - como na tabela acima - e na histopatologia.
Biópsia de pele: demonstra que as bolhas são subepidérmicas. Pode ser observada necrose de células epidérmicas e as áreas perivasvas estão infiltradas por linfócitos.
Tratamento e manejo da síndrome de Stevens-Johnson3 7 11 12
Voltar ao conteúdoO manejo multidisciplinar dos olhos, membranas mucosas (ginecológica, boca, trato gastrointestinal) ajuda a melhorar os resultados e reduzir as sequelas adversas.
Fase aguda:
identifique e remova o medicamento causador ou a causa subjacente.
Uso do ALDEN (Algorithm for assessment of Drug-induced Epidermal Ra erosão) pode ser útil10 .
Uma avaliação rápida do prognóstico deve ser feita usando o SCORTEN (Escoree for Aoxic Epidermal Rsistema de necrose. SCORTEN é uma pontuação de gravidade da doença que foi desenvolvida para prever a taxa de mortalidade em SJS e TEN. Um ponto é atribuído para cada um dos sete critérios presentes no momento da admissão. Os sete critérios são:
Idade >40.
Presença de malignidade.
Frequência cardíaca >120 batimentos por minuto.
Porcentagem inicial de desprendimento epidérmico >10%.
Bicarbonato sérico <20 mmol/L.
Ureia sérica >10 mmol/L.
Glicose sérica >14 mmol/L.
Pacientes com pontuação SCORTEN superior a 3 devem ser tratados em unidade de terapia intensiva.
Suporte:
Atenção à estabilidade das vias aéreas e hemodinâmica.
A perda severa de fluidos pode exigir reposição intravenosa de líquidos e correção de eletrólitos.
Controle da dor.
Lesões na pele são tratadas da mesma forma que queimaduras.
Boca: enxaguantes bucais; anestésicos tópicos são úteis para reduzir a dor e permitir que o paciente ingira líquidos.
Cuidados com os olhos: avaliação oftalmológica frequente e uso regular de colírios, incluindo antibióticos e corticosteroides quando necessário.
Treat secondary infections.
Imunomodulação:
O uso de corticosteroides é controverso devido à necessidade de equilibrar a redução da resposta imune aberrante com a má cicatrização e o aumento do risco de infecção. Alguns avanços foram feitos com o uso de corticosteroides sistêmicos pulsados.
Alguns defenderam o ciclosporina, ciclofosfamida, anticorpos monoclonais anti-TNF alfa, plasmaférese, diálise e terapia com imunoglobulina na fase aguda; no entanto, nenhum deles é considerado padrão atualmente.
Alguns relatos indicaram que a administração precoce de imunoglobulina intravenosa em dose elevada está associada ao aumento da mortalidade em SJS e TEN; portanto, isso não é mais recomendado.
Complicações da síndrome de Stevens-Johnson2 10
Voltar ao conteúdoDesidratação e desnutrição aguda.
Choque e falência multiorgânica.
Tromboembolismo e coagulação intravascular disseminada.
Úlceras gastrointestinais, necrose, estenoses e perfuração.
Pele: infecção secundária e cicatrizes.
A formação de pseudomembranas mucosas pode levar à cicatrização da mucosa e à perda de função do sistema de órgãos envolvido.
Pulmão: a descamação mucosa na árvore traqueobrônquica pode levar à insuficiência respiratória.
Complicações oculares: incluem ulceração da córnea e uveíte anterior. A deficiência visual pode se desenvolver secundariamente a ceratite severa ou panfthalmitis em 3-10% dos pacientes.
Estenose vaginal e cicatrizes penianas foram relatadas.
Complicações renais são incomuns, mas necrose tubular renal e insuficiência renal aguda podem ocorrer.
Prognóstico e sequelas da síndrome de Stevens-Johnson3 8
Voltar ao conteúdoMuitos pacientes que sobrevivem à Síndrome de Stevens-Johnson (SJS) e mais de 50% que sobrevivem à Teníase (TEN) apresentam sequelas a longo prazo envolvendo a pele, mucosas ou olhos. Estas incluem:
Pele: hiperidrose, xeroderma, queda de cabelo reversível, sensibilidade ao calor e ao frio, cicatrizes e pigmentação irregular.
Distrofia ungueal.
Mucosas: estenoses vaginais, uretrais e anais. Erosões mucosas persistentes.
Ocular: xerofalmia, fotofobia, symblefaron, sinéctias, entropião, disfunção das glândulas de Meibômio e deficiência visual.
A taxa de mortalidade geral é de até 10% para a Síndrome de Stevens-Johnson (SJS) e pelo menos 30% para a TEN. No entanto, a taxa de mortalidade correlaciona-se com a pontuação SCORTEN e é superior a 90% para pessoas com uma pontuação SCORTEN de 5 ou mais2 . The high mortality rate results primarily from the development of complications in the form of systemic infections and multiple organ failure13 .
Prevenção da síndrome de Stevens-Johnson
Voltar ao conteúdoPrevenção futura de qualquer causa subjacente possível ou confirmada6 .
Triagem de alelos HLA específicos em grupos específicos.
Exclusive updates for healthcare professionals
Stay informed with the latest clinical updates, professional insights, and evidence-based guidance. The Patient Pro newsletter curates essential content for healthcare professionals—delivered straight to your inbox.
By subscribing you accept our Política de Privacidade. Você pode cancelar a inscrição a qualquer momento. Nunca vendemos seus dados.
Leitura adicional e referências
- Síndrome de Stevens-Johnson/Necrose Epidérmica Tóxica; DermNet NZ
- Síndrome de Stevens-Johnson; DermIS (Sistema de Informação em Dermatologia)
- Hasegawa A, Abe R; Avanços recentes na gestão e compreensão da síndrome de Stevens-Johnson e necrólise epidérmica tóxica. F1000Res. 16 de jun de 2020;9. doi: 10.12688/f1000research.24748.1. Coleção eletrônica 2020.
- Síndrome de Stevens-Johnson e Necrólise Epidérmica Tóxica; DermNet NZ
- Schneider JA, Cohen PR; Síndrome de Stevens-Johnson e Necrolise Epidérmica Tóxica: Uma Revisão Concisa com um Resumo Abrangente das Intervenções Terapêuticas Enfatizando Medidas de Apoio. Adv Ther. 2017 Jun;34(6):1235-1244. doi: 10.1007/s12325-017-0530-y. Epub 2017 Abr 24.
- Mittmann N, Knowles SR, Koo M, et al; Incidência de necrose epidérmica tóxica e síndrome de Stevens-Johnson em uma coorte de HIV: estudo observacional, retrospectivo de série de casos. Am J Clin Dermatol. 2012 Feb 1;13(1):49-54. doi: 10.2165/11593240-000000000-00000.
- Liotti L, Caimmi S, Bottau P, et al; Características clínicas, desfechos e tratamento em crianças com síndrome de Stevens-Johnson induzida por medicamentos e necrólise epidérmica tóxica. Acta Biomed. 2019 Jan 29;90(3-S):52-60. doi: 10.23750/abm.v90i3-S.8165.
- Phillips EJ, Chung WH, Mockenhaupt M, et al; Hipersensibilidade a medicamentos: farmacogenética e síndromes clínicas. J Allergy Clin Immunol. 2011 mar;127(3 Suppl):S60-6.
- Frantz R, Huang S, Are A, et al; Síndrome de Stevens-Johnson e Necrolise Epidérmica Tóxica: Uma Revisão de Diagnóstico e Tratamento. Medicina (Kaunas). 28 de agosto de 2021; 57(9). pii: medicina57090895. doi: 10.3390/medicina57090895.
- Harr T, French LE; Síndrome de Stevens-Johnson e necrólise epidérmica tóxica. Chem Immunol Allergy. 2012;97:149-66. Epub 3 de maio de 2012.
- Guerry MJ, Lemyze M; Insuficiência aguda da pele. BMJ. 6 de agosto de 2012; 345:e5028. doi: 10.1136/bmj.e5028.
- Shanbhag SS, Chodosh J, Fathy C, et al; Cuidados multidisciplinares na síndrome de Stevens-Johnson. Ther Adv Chronic Dis. 28 de abril de 2020;11:2040622319894469. doi: 10.1177/2040622319894469. Coleção eletrônica 2020.
- < span>Zimmermann S, Sekula P, Venhoff M, et al< /span>; Terapias imunomoduladoras sistêmicas para a síndrome de Stevens-Johnson e necrólise epidérmica tóxica: uma revisão sistemática e meta-análise. JAMA Dermatol. 2017 Jun 1;153(6):514-522. doi: 10.1001/jamadermatol.2016.5668.
- Charlton OA, Harris V, Phan K, et al; Necrose Epidérmica Tóxica e Síndrome de Stevens-Johnson: Uma Revisão Abrangente. Cuidados Avançados com Feridas (New Rochelle). Julho de 2020; 9(7): 426-439. doi: 10.1089/wound.2019.0977. Epub 2020 Jan 9.
- Hinc-Kasprzyk J et al; Necrose epidérmica tóxica. Anaesthesiol Intensive Ther. 2015, 47(3):257-62.
Continue lendo abaixo
About the authorView full bio

Dr Colin Tidy, MRCGP
Médico Generalista, Autor Médico
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy é um médico do NHS, baseado em Oxfordshire.
About the reviewerView full bio

Dr Laurence Knott
Médico Generalista, Autor Médico
Bacharelado (Hons) em Bioquímica, MBBS
Dr Laurence Knott qualified in 1973 and has had extensive experience as a General Practitioner.
Histórico do artigo
As informações nesta página são escritas e revisadas por clínicos qualificados.
Próxima revisão prevista: 16 Mar 2027
17 Mar 2022 | Última versão

Pergunte, compartilhe, conecte-se.
Navegue por discussões, faça perguntas e compartilhe experiências em centenas de tópicos de saúde.

Sentindo-se mal?
Avalie seus sintomas online gratuitamente