Hanseníase
Revisado por Dra. Helen Huins, MRCGPÚltima atualização por Dr Colin Tidy, MRCGPLast updated 21 de maio de 2014
Atende aos diretrizes editoriais
- BaixarBaixar
- Compartilhar
- Language
- Discussão
- Versão em Áudio
- Add to preferred sources on Google
Esta página foi arquivada.
Não foi revisado recentemente e não está atualizado. Links externos e referências podem não funcionar mais.
Profissionais de Saúde
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our artigos de saúde more useful.
Neste artigo:
Sinônimo: doença de Hansen
This disease is notifiable in the UK - see artigo NOIDs artigo para mais detalhes.
Leprosy is an infectious disease caused by an obligate intracellular bacillus Mycobacterium leprae. Although rarely seen in the UK, leprosy is one of the most common causes of peripheral neuropathy worldwide. The first descriptions of leprosy are from India around 600 BC. In the fourth century, the disease was imported into Europe, where its incidence peaked in the 13th century. Armauer Hansen discovered M. leprae in Norway in 1873. It was the first bacillus to be associated with human disease.
Continue lendo abaixo
Patogênese
As micobactérias intracelulares agem sobre as células de Schwann, produzindo uma reação granulomatosa crônica que resulta na destruição tanto da mielina quanto das células nervosas subjacentes. O dano aos nervos e suas camadas protetoras externas leva a danos neurológicos permanentes.
Agora foram feitos progressos no cultivo do organismo, na definição de sua sequência genômica e na compreensão das diferenças importantes na reação do hospedeiro ao organismo.
O modo de transmissão da doença é incerto, embora se pense que a transmissão por gotículas, o contato com solo infectado e o contato com sangue infectado ocorram.
A gravidade da doença que se desenvolve em qualquer indivíduo é agora conhecida por ser devido à resposta imunológica desse indivíduo ao organismo. A suscetibilidade genética à hanseníase foi observada em algumas raças e acredita-se que reflita uma diferença na resposta imunológica ao micobactéria.
O espectro de manifestações clínicas está correlacionado com o nível de imunidade mediada por células1:
A hanseníase tuberculoide é caracterizada pelo crescimento restrito do patógeno e alta imunidade mediada por células.
No outro extremo do espectro está a hanseníase lepromatosa, na qual a imunidade mediada por células é muito ineficaz e, portanto, há uma disseminação generalizada dos bacilos.
Entre a hanseníase tuberculoide e a lepromatosa, o grupo intermediário pode ser dividido em três subgrupos: tuberculoide intermediário, intermediário-intermediário e lepromatosa intermediária.
Epidemiologia
Voltar ao conteúdoA prevalência relatada da hanseníase diminuiu, em parte devido a uma iniciativa da Assembleia Mundial da Saúde voltada para a eliminação da hanseníase como um problema de saúde pública.
Em 2002, a Organização Mundial da Saúde (OMS) relatou uma prevalência de 1 por 10.000 em comparação com 12 por 10.000 15 anos antes2.
Houve melhorias significativas no controle da hanseníase, mas a hanseníase continua sendo um problema de saúde pública em muitos países devido à sua alta incidência e taxa de transmissão3.
A maioria dos casos agora está concentrada no Sudeste Asiático, África e América do Sul, com 64% de todos os casos ocorrendo na Índia.
Continue lendo abaixo
Apresentação
Voltar ao conteúdoThe symptoms of leprosy may develop in a very insidious fashion due to an average incubation period of approximately seven years.Three features are required in order to make a diagnosis of leprosy:
Manchas avermelhadas ou áreas hipopigmentadas da pele com sensibilidade reduzida.
Nervos periféricos espessados.
A presença de bacilos álcool-ácido resistentes em esfregaços ou biópsias de pele.
A lesão cutânea inicial, frequentemente referida como hanseníase indeterminada, pode resolver-se espontaneamente. Se isso não acontecer, a progressão subsequente da doença dependerá da resposta imunológica do paciente ao organismo.
A hanseníase lepromatosa, na qual há uma alta carga bacteriana e infiltração difusa, pode afetar não apenas a pele, mas também áreas como o trato respiratório, os olhos e as glândulas linfáticas4.
O micobactéria tem preferência por temperaturas mais frias e, portanto, são as estruturas superficiais, em vez dos órgãos viscerais profundos, que geralmente estão envolvidas.
Features which may be seen in leprosy include:
Lesões de pele - hypopigmented macules and plaques (common), papules and nodules (rare)
Envolvimento neurológico - damage to small nerves to the skin, producing reduced sensation and anhidrosis, or peripheral nerve damage with the posterior tibial nerve being most commonly affected followed by ulnar, median, lateral popliteal and facial2. O dano ao nervo periférico pode resultar em um padrão de perda sensorial em 'luva e meia' e/ou uma fraqueza distal começando com os músculos intrínsecos das mãos e dos pés.
Envolvimento ocular - damage to the eye resulting in blindness may occur as a combination both of nerve damage and direct infiltration of the eye with the organism. Damage to the trigeminal nerve may also result in reduced blink rate and impaired corneal sensation resulting in injury and ulceration to the cornea.
Envolvimento sistêmico - severe forms of lepromatous leprosy may be associated with systemic disease affecting, for example, the respiratory tract (both upper and lower), the testes, lymph nodes, kidneys and bones. They may also (rarely) cause amyloidosis.
Diagnóstico diferencial
Voltar ao conteúdoOutros distúrbios neurológicos que compartilham características semelhantes à hanseníase precisarão ser considerados no diagnóstico diferencial, como5:
Mononeurite múltipla
Other causes of neuropathy - eg, diabetes mellitus
Continue lendo abaixo
Investigações
Voltar ao conteúdoO padrão-ouro para estabelecer o diagnóstico de hanseníase é a descoberta de M. leprae in biopsies of the skin lesions or slit skin smears.
Important serological tests for the detection of M. leprae antibodies or antigens are fluorescent antibody absorption (FLA-ABS) test and phenolic glycolipid-1 (PGL-1) ELISA.
Em pacientes com hanseníase neural pura, os níveis séricos de PGL-1 podem ser úteis.
Pacientes soropositivos para PGL-1 têm um risco aumentado de recaída, e o nível de PGL-1 pode ser usado como um indicador da carga bacteriana nesses pacientes.
Os estudos de condução nervosa podem ser úteis tanto para estabelecer o diagnóstico quanto para monitorar o progresso da doença ou a resposta ao tratamento.
Classificação
Voltar ao conteúdoExistem dois sistemas de classificação diferentes para a hanseníase.
Hanseníase paucibacilar ou multibacilar
Hanseníase paucibacilar - esfregaços negativos em todos os locais; lesões cutâneas hipopigmentadas e hipoestésicas únicas ou em pequeno número.
Hanseníase multibacilar - esfregaços positivos em qualquer local, ou múltiplas (>5) lesões cutâneas hipopigmentadas, hipoestésicas ou eritematosas (às vezes mal definidas). As lesões também podem ser máculas, pápulas ou nódulos.
Hanseníase tuberculoide ou lepromatosa
Após a exposição à hanseníase e o período de incubação, a hanseníase pode flutuar entre vários estágios dependendo da resposta imune mediada por células do indivíduo ou em resposta à terapia.
A transição em direção ao extremo da hanseníase tuberculoide (TT) do espectro é referida como melhoria (e pode levar a uma reversão ou reação do tipo I) e a transição em direção ao polo da hanseníase lepromatosa (LL) como piora:
Estágio indeterminado - lesão única na pele, frequentemente cicatriza espontaneamente.
Hanseníase tuberculoide (TT) - poucas lesões cutâneas.
Hanseníase tuberculoide borderline (BT).
Hanseníase borderline (BB).
Hanseníase lepromatosa borderline (BL).
Hanseníase lepromatosa (LL) - estágio mais severo, lesões cutâneas difusas e alta carga bacteriana.
HANSENÍASE TUBERCULOIDE
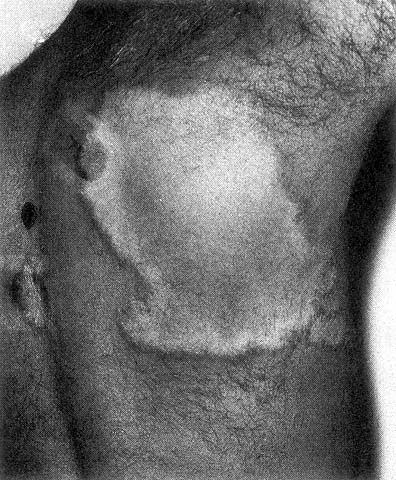
Hanseníase tuberculoide
Gestão
Voltar ao conteúdoIsso envolve o uso de medicamentos antimicrobianos eficazes, mas também inclui o tratamento de reações imunológicas e danos nos nervos6.
A redução do estigma social associado à doença em níveis global, nacional e local aumenta a auto-reportagem e permite uma intervenção oportuna7.
Conselhos especializados estão disponíveis no Reino Unido por um membro do Painel de Opinião sobre Hanseníase do Departamento de Saúde.
Medidas gerais
Voltar ao conteúdoNotificação
No Reino Unido, todos os casos de hanseníase devem ser notificados de acordo com o Regulamento de Saúde Pública (Doenças Infecciosas), 19888.
Os relatórios de casos são mantidos em um registro central confidencial no Centro de Vigilância de Doenças Transmissíveis.
Equipe e serviços
O diagnóstico e tratamento da lepra são atualmente atividades altamente centralizadas, frequentemente realizadas apenas por pessoal especializado7.
Para alcançar o sucesso a longo prazo, o controle da hanseníase deve ser incorporado aos serviços nacionais de saúde pública7.
A cobertura geográfica dos serviços de hanseníase também deve ser ampliada para melhorar o acesso às instalações de saúde locais.
Os profissionais de saúde comunitária devem ser bem treinados para que possam diagnosticar com precisão e gerenciar a hanseníase7.
Educação
A hanseníase é temida devido às deformidades associadas e ao estigma social. O medo do contágio também contribui para o isolamento forçado dos pacientes hansenianos.
São necessárias campanhas em massa para estimular a conscientização pública sobre a doença e sua cura. Comunidades remotas, em particular, precisam de acesso à informação para reduzir o preconceito e a estigmatização7.
As pessoas devem aceitar a hanseníase como uma doença simples e curável e estar cientes da disponibilidade de tratamento gratuito e eficaz.
A educação do paciente também pode prevenir sequelas neuropáticas e melhorar a adesão à medicação.
Detecção precoce
A detecção e o tratamento precoces são essenciais para a prevenção de danos nos nervos6.
Muitos pacientes adiam a busca por tratamento até terem infectado muitos contatos e desenvolvido deformidades e incapacidades irreversíveis.
As iniciativas de saúde pública devem mudar a percepção negativa da hanseníase e incentivar as pessoas a procurarem tratamento o mais rápido possível7.
Reabilitação
A avaliação e o monitoramento da função do nervo periférico devem ser um componente integral da avaliação rotineira de cada paciente6.
Após tratamento medicamentoso ou cirurgia, a reabilitação física e a atenção ao bem-estar social e psicológico de pacientes com deficiências são essenciais para facilitar a reintegração na sociedade.
Quimioterapia antileprótica
Voltar ao conteúdoO tratamento medicamentoso visa reduzir a morbidade e prevenir complicações.
Terapia Multidrogas (TMD)
A introdução da MDT pela OMS produziu mudanças dramáticas nos programas de controle público e no manejo da hanseníase.
MDT agora está disponível gratuitamente para todos os pacientes com hanseníase em todo o mundo7.
Cronograma para tratamento da hanseníase multibacilar
Um regime de três medicamentos é recomendado para hanseníase multibacilar (lepromatosa, borderline-lepromatosa e hanseníase borderline). Os seguintes regimes são utilizados, com pequenas variações locais:
Rifampicina (mensal), dapsona (diária) e clofazimina (300 mg mensal e 50 mg diária).
A hanseníase multibacilar deve ser tratada por pelo menos dois anos.
O tratamento deve ser continuado sem alterações durante as reações do tipo I (reversão) ou tipo II (eritema nodoso leproso).
Durante as reações de reversão, a dor neurítica ou fraqueza pode indicar o início rápido de danos permanentes nos nervos.
O tratamento com prednisolona deve ser iniciado imediatamente.
Reações leves do tipo II podem responder ao uso de aspirina. Reações graves do tipo II podem necessitar de esteroides.
Talidomida pode ser usada para pacientes que se tornaram dependentes de esteroides, mas deve ser utilizada apenas sob supervisão de um especialista.
Cronograma para tratamento da hanseníase paucibacilar
Um regime de dois medicamentos é usado para hanseníase paucibacilar (borderline-tuberculoide, tuberculoide e indeterminada). Os seguintes regimes são utilizados, com pequenas variações locais:
Rifampicina (mensal) e dapsona (diária).
A hanseníase paucibacilar deve ser tratada por seis meses.
Eficácia da terapia multidrogas
Os pacientes deixam de ser infecciosos logo após a primeira dose de MDT, e assim a transmissão da doença é evitada7.
Os regimes de MDT produzem boas respostas clínicas, e as taxas de recaída após a conclusão dos cursos programados de terapia são muito baixas6.
As taxas de recaída são aproximadamente 0,06% ao ano para hanseníase multibacilar e 0,1% ao ano para hanseníase paucibacilar7.
A OMS estima que a detecção precoce de doenças e o tratamento eficaz evitaram deficiências em quatro milhões de pessoas, prevenindo assim perdas sociais e econômicas significativas.
O MDT é estabelecido como uma intervenção de saúde altamente custo-efetiva7.
Outros medicamentos
Medicamentos antileprosos de segunda linha podem ser usados para pacientes intolerantes à terapia de primeira linha. O tratamento deve ser realizado sob supervisão direta em um centro especializado7.
Uma combinação mensal de rifampicina, ofloxacina e minociclina tem sido usada para doenças multibacilares e paucibacilares com bons resultados clínicos. No entanto, as taxas de recaída a longo prazo são desconhecidas, por isso é essencial um acompanhamento próximo6.
A terapia de dose única usando rifampicina, ofloxacina e minociclina é utilizada mundialmente como tratamento alternativo para hanseníase paucibacilar de lesão única.
Tanto o MDT de múltiplas doses quanto o tratamento de dose única alcançam altas taxas de cura, mas a terapia de múltiplas doses alcança taxas de cura a longo prazo mais altas e, portanto, ainda é o tratamento de escolha no Reino Unido.
Resistência a medicamentos
Voltar ao conteúdoFor many years dapsone was the only effective antileprotic drug available. Its long-term use as monotherapy led to selection of dapsone-resistant M. leprae7.
MDT foi introduzido especificamente para prevenir o surgimento de mais resistência a medicamentos, particularmente contra a rifampicina7. Ainda não foi documentada resistência ao regime de MDT recomendado.
No entanto, a resistência a múltiplos medicamentos antileprosos foi detectada entre pacientes que recebem tratamento não padronizado. Portanto, o teste de suscetibilidade a medicamentos é recomendado em casos de recaída, onde se suspeita de tratamento inicial inadequado9.
Outros problemas de manejo
Voltar ao conteúdoCorticosteroides são usados para tratar danos agudos nos nervos em hanseníase, mas evidências de ensaios clínicos randomizados não mostram um efeito significativo a longo prazo10.
A cirurgia descompressiva é usada para tratar danos nos nervos em casos de hanseníase, mas não há evidências que mostrem um benefício significativo da cirurgia em comparação com o tratamento apenas com esteroides11.
A descompressão do nervo é indicada quando os sinais de compressão do nervo periférico não se resolvem após 3-4 semanas de terapia com esteroides e se houver sinais de abscesso do nervo ou compressão crônica.
A reconstrução do nervo periférico pode ajudar a restaurar a sensação nas mãos e nos pés, e os enxertos de nervos podem ser úteis para pacientes com lesões nervosas localizadas.
A artrodese ou tenodese pode ser necessária para corrigir a deformidade em garra ou estabilizar articulações, e membros cronicamente doentes podem até mesmo requerer amputação.
A cirurgia estética pode ser eficaz para reconstrução nasal, substituição de sobrancelhas ou excisão de pele redundante do lóbulo da orelha ou da pálpebra.
Gestão de reações
Reações mediadas pelo sistema imunológico ocorrem secundariamente a alterações no estado imunológico do hospedeiro e podem ocorrer antes do diagnóstico, durante o tratamento ou após a cura6.
A MDT em dose completa deve ser continuada durante todas as reações de reversão, com a adição de terapia anti-inflamatória, analgesia e suporte físico conforme necessário.
Reações do Tipo I ou de reversão estão associadas a um aumento na imunidade mediada por células. A detecção precoce é essencial para evitar danos irreversíveis aos nervos periféricos. A frequência dessas reações é aumentada durante os estágios iniciais do tratamento da hanseníase multibacilar7.
Reações do Tipo I devem ser tratadas imediatamente com prednisolona em alta dose. Descanso e o uso oportuno de talas e fisioterapia também são recomendados.
Erythema nodosum leprosum:
As reações do Tipo II ou eritema nodoso leproso (ENL) são respostas inflamatórias sistêmicas à deposição de complexos imunes extravasculares.
A frequência e a gravidade das reações ENL são significativamente reduzidas em pacientes em MDT, mas ainda podem ocorrer durante ou após o tratamento7.
Reações graves de ENL também requerem corticosteroides, mas reações leves podem responder a aspirina ou cloroquina.
Talidomida tem sido usada com sucesso no manejo de reações de ENL, para homens e mulheres pós-menopáusicas. Seu uso é limitado pela teratogenicidade e deve ser utilizado apenas sob supervisão de um especialista12.
Gravidez
Mudanças hormonais e imunológicas durante a gravidez causam supressão da imunidade mediada por células e agravamento dos sintomas. Bebês nascidos de mães com hanseníase têm baixo peso ao nascer e um risco aumentado de desenvolver a doença.
A OMS, portanto, recomenda que a MDT seja continuada durante a gravidez. No entanto, os medicamentos usados no tratamento da hanseníase não estão isentos de risco e o tratamento deve ser realizado sob supervisão de um especialista.
A rifampicina reduz a eficácia dos contraceptivos hormonais, portanto, deve-se oferecer aconselhamento contraceptivo alternativo13.
Doses elevadas de rifampicina podem ser teratogênicas e não são recomendadas para uso durante o primeiro trimestre.
Dapsona pode causar hemólise neonatal e metahemoglobinemia. Se necessário, deve ser prescrita a mulheres grávidas em combinação com ácido fólico.
Clofazimina pode causar descoloração da pele de bebês amamentados.
O uso de talidomida permanece estritamente contraindicado em mulheres em idade fértil.
Quimioprofilaxia
Contatos próximos de hanseníase que são tratados com rifampicina têm taxas mais baixas de doença subsequente14.
Outros estudos sobre quimioprofilaxia da hanseníase para contatos de casos-índice não conseguiram demonstrar qualquer proteção significativa.
A OMS atualmente não recomenda o uso rotineiro de quimioprofilaxia, mas sugere que os contatos sejam simplesmente monitorados para sinais ou sintomas sugestivos de doença.
Tratamentos futuros
Voltar ao conteúdoPentoxifilina e clofazimina mostraram resultados encorajadores para o tratamento de reações imunológicas severas do tipo II e estão atualmente passando por grandes ensaios clínicos.
A vacina Mycobacterium w (Mw) demonstrou eficácia razoável em provocar respostas imunoprofiláticas em contatos domiciliares de pacientes com hanseníase, particularmente em crianças15.
Os papéis terapêuticos das vacinas contra a hanseníase e outros agentes imunomoduladores também estão sob investigação. Acredita-se que o aprimoramento da imunidade mediada por células hospedeiras defeituosas melhora a eliminação de micobactérias.
No entanto, o uso de imunoterapia no tratamento da hanseníase estabelecida é atualmente dificultado por uma maior frequência de reações do tipo I.
Complicações
Voltar ao conteúdoSe não tratada, a hanseníase pode resultar em cegueira e deformidades físicas.
Apesar do tratamento com MDT, estados reativos ainda podem levar a danos neurológicos, produzindo articulações de Charcot e outras deformidades.
A amiloidose secundária agora é rara em pacientes tratados com MDT.
Prognóstico
Voltar ao conteúdoO prognóstico para pacientes adequadamente tratados com MDT é muito bom.
A recaída com MDT é de 0,1% ao ano para hanseníase paucibacilar e 0,06% ao ano para hanseníase multibacilar em média, com uma baixa frequência de efeitos adversos.
A recaída pode ocorrer até treze anos após o tratamento; no entanto, um segundo curso de MDT provavelmente produzirá uma boa resposta.
O dano nervoso ainda pode ocorrer em alguns casos, apesar do tratamento adequado, devido a um estado reativo.
Prevenção
Voltar ao conteúdoA prevenção da hanseníase por vacinação proporcionaria uma ferramenta valiosa de saúde pública. No entanto, atualmente não existe uma vacina específica eficaz contra a hanseníase7.
A vacina bacilo Calmette-Guérin (BCG) was originally aimed at prevention of tuberculosis but is actually more effective against leprosy7. A eficácia da vacinação BCG contra a tuberculose e a hanseníase é extremamente variável, dependendo da população estudada.
A vacina BCG geralmente oferece 40-50% de proteção contra a hanseníase7. The addition of killed M. leprae to the BCG vaccine is believed to increase its efficacy.
A vacina de bacilo do Comitê Internacional da Cruz Vermelha (CICV) proporcionou 65-70% de proteção em ensaios de eficácia na Índia. É considerada a vacina mais eficaz contra a hanseníase e está associada a poucos efeitos adversos.
Nenhuma dessas vacinas apresentou um nível de eficácia reprodutível que pudesse ser considerado para uma estratégia de saúde pública mundial custo-efetiva e elas não são recomendadas pela OMS7.
Leitura adicional e referências
- Foss NT, Motta AC; Hanseníase, uma doença negligenciada que causa uma ampla variedade de condições clínicas em países tropicais. Mem Inst Oswaldo Cruz. 2012 Dez;107 Suppl 1:28-33.
- Britton WJ, Lockwood DN; Hanseníase. Lancet. 2004 Abr 10;363(9416):1209-19.
- Penna ML, Penna GO; Frequência da hanseníase no mundo, 1999-2010. Mem Inst Oswaldo Cruz. 2012 Dez;107 Supl 1:3-12.
- Boggild AK, Keystone JS, Kain KC; Hanseníase: um guia para médicos canadenses. CMAJ. 6 de janeiro de 2004;170(1):71-8.
- Ooi WW, Srinivasan J; Hanseníase e o sistema nervoso periférico: aspectos básicos e clínicos. Muscle Nerve. 2004 Out;30(4):393-409.
- Lockwood DN, Kumar B; Tratamento da lepra. BMJ. 2004 Jun 19;328(7454):1447-8.
- Hanseníase; Organização Mundial da Saúde
- Notificações de Doenças Infecciosas (NOIDs); Saúde Pública Inglaterra
- Matsuoka M, Kashiwabara Y, Liangfen Z, et al; Um segundo caso de Mycobacterium leprae multirresistente isolado de um paciente japonês com hanseníase lepromatosa recidivante. Int J Lepr Other Mycobact Dis. 2003 Set;71(3):240-3.
- Van Veen NH, Nicholls PG, Smith WC, et al; Corticosteroides para tratar danos nos nervos em hanseníase. Cochrane Database Syst Rev. 2007 Apr 18;(2):CD005491.
- Van Veen NH, Schreuders TA, Theuvenet WJ, et al; Cirurgia descompressiva para tratar danos nos nervos em hanseníase. Cochrane Database Syst Rev. 2012 Dez 12;12:CD006983. doi: 10.1002/14651858.CD006983.pub3.
- Tadesse A, Abebe M, Bizuneh E, et al; Efeito da talidomida na expressão de m-RNA de TNF-alfa e síntese de TNF-alfa em células de pacientes com hanseníase em reação reversa. Immunopharmacol Immunotoxicol. 2006;28(3):431-41.
- Tuberculose; Diretriz Clínica NICE (março de 2011)
- Rinaldi A; A campanha global para eliminar a hanseníase, PLoS Med. Dez 2005; 2(12): e341.
- Sharma P, Mukherjee R, Talwar GP, et al; Efeitos imunoprofiláticos da vacina anti-hanseníase Mw em contatos domiciliares de pacientes com hanseníase: ensaios clínicos de campo com acompanhamento de 8-10 anos. Lepr Rev. 2005 Jun;76(2):127-43.
Continue lendo abaixo
About the author

Dr Colin Tidy, MRCGP
Médico Generalista, Autor Médico
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy é um médico do NHS, baseado em Oxfordshire.
About the reviewerView full bio

Dra. Helen Huins, MRCGP
Médico Generalista, Autor Médico
MB, BS, Lond, DCH, DRCOG, MRCGP, JCPTGP, DFFP
Helen qualified at Guy’s Hospital in 1989 and left London in 1990 to settle in the countryside.
Histórico do artigo
As informações nesta página são escritas e revisadas por clínicos qualificados.
21 de maio de 2014 | Última versão

Pergunte, compartilhe, conecte-se.
Navegue por discussões, faça perguntas e compartilhe experiências em centenas de tópicos de saúde.

Sentindo-se mal?
Avalie seus sintomas online gratuitamente