Doença trofoblástica gestacional
Revisado por Dr Hayley Willacy, FRCGP Última atualização por Dr Colin Tidy, MRCGPÚltima atualização 16 Mar 2023
Atende aos diretrizes editoriais
- BaixarBaixar
- Compartilhar
- Language
- Discussão
- Versão em Áudio
Profissionais de Saúde
Os artigos de Referência Profissional são projetados para uso por profissionais de saúde. Eles são escritos por médicos do Reino Unido e baseados em evidências de pesquisa, diretrizes do Reino Unido e da Europa. Você pode encontrar o Gravidez molarartigo mais útil, ou um dos nossos outros artigos de saúde.
Neste artigo:
Continue lendo abaixo
O que é a doença trofoblástica gestacional?1
A doença trofoblástica gestacional (DTG) compreende um grupo de distúrbios que abrangem as condições pré-malignas de gravidez molar completa e parcial (também conhecidas como moles hidatiformes) até as condições malignas de mola invasiva, coriocarcinoma e o muito raro tumor trofoblástico do sítio placentário (TTSP) e tumor trofoblástico epitelioide (TTE). O potencial maligno dos nódulos atípicos do sítio placentário (NSPs) permanece incerto.
Se houver qualquer evidência de persistência de GTD após o tratamento primário, mais comumente definida como uma elevação persistente de gonadotrofina coriônica humana (hCG), a condição é referida como neoplasia trofoblástica gestacional (GTN). O diagnóstico de GTN não requer confirmação histológica. O diagnóstico de mola completa, mola parcial, PSN atípico e PSTT/ETT requer confirmação histológica.
As gestações molares podem ser subdivididas em gestações molares completas e parciais com base em características genéticas e histopatológicas.
Gestações molares completas são diploides e de origem androgênica, sem evidência de tecido fetal. As gestações molares completas geralmente (75-80%) surgem como consequência da duplicação de um único espermatozoide após a fertilização de um óvulo 'vazio'. Algumas moles completas (20-25%) podem surgir após a fertilização disperma de um óvulo 'vazio'.
Gestações molares parciais são geralmente (90%) de origem triploide, com dois conjuntos de cromossomos haploides paternos e um conjunto de cromossomos haploides maternos. As gestações molares parciais ocorrem, na maioria dos casos, após a fertilização disperma de um óvulo. Em uma mola parcial, geralmente há evidência de um feto ou de glóbulos vermelhos fetais. Nem todas as gestações triploides ou tetraploides são molas parciais. Para o diagnóstico de uma mola parcial, deve haver evidência histopatológica de hiperplasia do trofoblasto.
As taxas de cura são geralmente excelentes. Isso se deve ao registro e monitoramento central no Reino Unido, ao uso da gonadotrofina coriônica humana beta (beta-hCG) como biomarcador e ao desenvolvimento de tratamentos eficazes.2
Classificação
Voltar ao conteúdoGTD é classificado da seguinte forma:
Pré-maligno - mola hidatiforme
Mola hidatiforme completa (CHM).
Mola hidatiforme parcial (MHP).
Maligno - NTG
Molécula invasiva.
Coriocarcinoma.
Tumor trofoblástico do sítio placentário (TTSP).
Tumor trofoblástico epitelioide (ETT).
Continue lendo abaixo
Etiologia
Voltar ao conteúdoNormalmente, na concepção, metade dos cromossomos vem da mãe e metade do pai.
Em gravidezes molares completas, todo o material genético vem do pai. Um oócito vazio, sem genes maternos, é fertilizado. Mais comumente (75-80%) isso ocorre a partir de um único espermatozoide que se duplica dentro de um óvulo vazio. Menos frequentemente, um óvulo vazio é fertilizado por dois espermatozoides. Não há tecido fetal.
Em gravidezes molares parciais, as células do trofoblasto têm três conjuntos de cromossomos (triplóide). Acredita-se que dois espermatozoides fertilizam o óvulo ao mesmo tempo, levando a um conjunto de cromossomos maternos e dois conjuntos de cromossomos paternos. Cerca de 10% das moles parciais são tetraplóides ou de natureza mosaica. Geralmente há evidência de tecido fetal ou células sanguíneas fetais em uma gravidez molar parcial. Um embrião pode estar presente no início.
Um mola invasiva desenvolve-se a partir de uma mola completa e invade o miométrio.
Coriocarcinoma geralmente segue uma gravidez molar, mas pode ocorrer após uma gravidez normal, gravidez ectópica ou aborto, e deve sempre ser considerada quando uma paciente apresenta sangramento vaginal contínuo após o término de uma gravidez. Tem a capacidade de se espalhar localmente, bem como de metastatizar.
Tumores trofoblásticos do sítio placentário geralmente seguem uma gravidez normal, mas ocasionalmente surgem de gestações molares. Estes também podem ser metastáticos.
Epidemiologia da doença trofoblástica gestacional1 3
Voltar ao conteúdoA DGT (mola hidatiforme, mola invasiva, coriocarcinoma, PSTT) é uma ocorrência incomum no Reino Unido, com uma incidência calculada de 1 em 714 nascimentos vivos:
Há evidências de variação étnica na incidência de GTD no Reino Unido, com mulheres da Ásia apresentando uma incidência maior em comparação com mulheres não asiáticas (1 em 387 versus 1 em 752 nascidos vivos, respectivamente).
A incidência de GTD está associada à idade na concepção, sendo maior nos extremos de idade (mulheres com menos de 15 anos, 1 em 500 gestações; mulheres com mais de 50 anos, 1 em 8 gestações).
No entanto, esses números podem subestimar a verdadeira incidência da doença devido a problemas de notificação, especialmente em relação aos moles parciais.
GTN pode se desenvolver após uma gravidez molar, uma gravidez não molar ou um nascimento vivo. A incidência após um nascimento vivo é estimada em 1 em 50 000.
Fatores de risco
Gravidezes molares podem ocorrer em qualquer idade, mas são mais comuns em mulheres com mais de 45 anos ou menos de 16 anos.
Há também um risco aumentado com gravidez múltipla e gravidez molar anterior.
Mulheres com menarca após os 12 anos, menstruação leve e histórico de uso de pílula anticoncepcional podem ter maior risco.
Mulheres asiáticas têm uma incidência maior de GTD.
Continue lendo abaixo
Apresentação clínica da doença trofoblástica gestacional1
Voltar ao conteúdoA apresentação mais comum é o sangramento vaginal irregular, um teste de gravidez positivo e evidências de ultrassom de apoio. O sangramento vaginal é o sintoma de apresentação mais comum da gravidez molar e está associado a aproximadamente 60% das apresentações. Qualquer mulher que desenvolva sangramento vaginal persistente após um evento de gravidez está em risco de ter GTN.
Apresentações menos comuns de gestações molares incluem hiperêmese, aumento uterino excessivo, hipertireoidismo, pré-eclâmpsia de início precoce e distensão abdominal devido a cistos de teca-luteína.
Raramente, as mulheres podem apresentar hemoptise, insuficiência respiratória aguda ou sintomas neurológicos, como convulsões, provavelmente devido a doença metastática afetando os pulmões ou o cérebro.
Investigações1
Voltar ao conteúdoNíveis de hCG na urina e no sangue
Os níveis de hCG podem ser valiosos no diagnóstico de gestações molares, mas são muito mais importantes no acompanhamento da doença.
A estimativa dos níveis de hCG pode ser valiosa no diagnóstico de gestações molares.
Mulheres que recebem cuidados após um aborto espontâneo ou que se submetem a um aborto médico devem ser aconselhadas a fazer um teste de gravidez urinário três semanas após o aborto espontâneo/procedimento.
Um teste de hCG na urina deve ser realizado em todos os casos de sangramento vaginal persistente ou irregular que dure mais de oito semanas após um evento de gravidez.
Ultrassom
O uso de ultrassom no início da gravidez levou ao diagnóstico precoce de gravidez molar.
As características de ultrassom sugestivas de uma gravidez molar completa incluem uma massa polipoide entre cinco e sete semanas de gestação e aparência cística espessada do tecido viloso após oito semanas de gestação, sem saco gestacional identificável.
Gravidezes molares parciais estão associadas a uma placenta aumentada ou a alterações císticas dentro da reação decidual, em associação com um saco vazio ou um aborto espontâneo retardado.
Histologia
O diagnóstico definitivo de uma gravidez molar é feito por exame histológico.
As características patológicas consistentes com o diagnóstico de gravidez molar completa incluem: ausência de tecido fetal; mudança hidrópica extensa nas vilosidades; e proliferação excessiva de trofoblasto.
Características de uma gravidez molar parcial incluem: presença de tecido fetal; alteração hidrópica focal nas vilosidades; e alguma proliferação excessiva do trofoblasto. O status de ploidia e a coloração por imunohistoquímica para p57, um gene impresso paternalmente, podem ajudar a distinguir gravidezes molares parciais de completas.
Recomenda-se a avaliação histológica do material obtido do manejo médico ou cirúrgico de todos os abortos espontâneos para excluir neoplasia trofoblástica se nenhuma parte fetal for identificada em qualquer estágio da gravidez.
Não há necessidade de enviar tecido gestacional para exame histológico rotineiramente após aborto terapêutico, desde que partes fetais tenham sido identificadas no momento do aborto cirúrgico ou em exame de ultrassom anterior.
Investigações de estadiamento onde se suspeita de doença metastática
Ultrassom pélvico com Doppler para avaliação da disseminação local e vascularização pélvica.
Radiografia de tórax ou tomografia computadorizada dos pulmões para diagnosticar metástases pulmonares.
Tomografia computadorizada para metástases hepáticas ou outras intra-abdominais.
Ressonância magnética para metástases cerebrais.
Estadiamento1
Voltar ao conteúdoO sistema de estadiamento da Federação Internacional de Ginecologia e Obstetrícia (FIGO) é o seguinte:
Estágio I: doença confinada ao útero.
Estágio II: estende-se para fora do útero, mas é limitado às estruturas genitais (adnexos, vagina, ligamento largo).
Estágio III: estende-se aos pulmões com ou sem envolvimento do trato genital.
Estágio IV: todos os outros locais metastáticos.
Tratamento e manejo da doença trofoblástica gestacional1
Voltar ao conteúdoRegistro
Os resultados para mulheres com GTN e GTD são melhores com o cuidado contínuo de centros de GTD. O registro de mulheres afetadas em um centro de GTD representa um padrão mínimo de cuidado. Mulheres com os seguintes diagnósticos devem ser registradas e requerem acompanhamento conforme determinado pelo centro de triagem:
Gravidez molar completa/gravidez molar parcial.
Gravidez gemelar com gravidez molar completa ou parcial.
Mudança molar macroscópica ou microscópica limitada sugerindo possível gravidez molar completa ou parcial precoce/coriocarcinoma.
PSTT ou ETT.
Nódulo de local placentário atípico (PSN).
O ginecologista que trata as mulheres afetadas registrará a mulher em um dos três centros: Hospital Ninewells (Dundee), Hospital Charing Cross (Londres) e Hospital Weston Park (Sheffield).
Gestão de moles hidatiformes
A curetagem por sucção é o método de escolha para a remoção de gestações molares completas.
A curetagem por sucção é o método de escolha para a remoção de gestações molares parciais, exceto quando o tamanho das partes fetais impede o uso da curetagem por sucção, podendo então ser utilizada a remoção médica.
Um teste de gravidez urinário deve ser realizado três semanas após o tratamento médico de uma gravidez mal sucedida, se os produtos da concepção não forem enviados para exame histológico.
A profilaxia anti-D é necessária após a evacuação de uma Mola Hidatiforme Parcial (MHP).
O sangramento vaginal excessivo pode estar associado à gravidez molar e é aconselhável que um cirurgião sênior supervisione diretamente a evacuação cirúrgica.
O uso de infusão de ocitocina antes da conclusão da evacuação não é recomendado. Uma única dose de um ocitócico pode ser usada após a evacuação se houver sangramento excessivo.
Se a mulher estiver experimentando hemorragia significativa antes da evacuação, a evacuação cirúrgica deve ser acelerada e a necessidade de infusão de ocitocina deve ser avaliada em relação ao risco de embolização tumoral.
Gravidezes gemelares com um feto viável e uma gravidez molar
A gravidez deve ser permitida a prosseguir se a mãe desejar, após aconselhamento apropriado.
A probabilidade de conseguir um bebê viável é baixa (cerca de 25%) e há um alto risco de complicações, como parto prematuro e pré-eclâmpsia.
Não há risco aumentado de desenvolver GTD persistente após este tipo de gravidez molar e o resultado após a quimioterapia não é afetado.
Protocolo do Reino Unido (Hospital Charing Cross) para vigilância após mola hidatiforme4
Amostras de soro e urina a cada duas semanas até que as concentrações de hCG sejam normais.
Em um mola parcial, os níveis normais são confirmados quatro semanas depois e, se os resultados permanecerem normais, a vigilância pode terminar.
Para um mola completa, após os níveis de hCG retornarem ao normal, o teste mensal de hCG na urina é continuado. Isso continua por seis meses a partir da evacuação se os níveis se normalizarem dentro de oito semanas; caso contrário, o monitoramento continua por seis meses a partir do momento em que os níveis se tornaram normais.
Todas as mulheres devem notificar o centro de triagem ao final de qualquer gravidez futura, independentemente do resultado da gravidez. Os níveis de hCG são medidos 6-8 semanas após o término da gravidez para excluir a recorrência da doença.
Indicações para quimioterapia em GTD3 4
Níveis de hCG estabilizados ou em ascensão após evacuação.
Evidência histológica de coriocarcinoma.
Evidência de metástases no cérebro, fígado ou trato gastrointestinal (GI), ou opacidades radiológicas >2 cm em radiografia de tórax (CXR).
Metástases pulmonares, vulvares ou vaginais, a menos que as concentrações de hCG estejam caindo.
Hemorragia vaginal intensa ou evidência de hemorragia gastrointestinal ou intraperitoneal.
hCG sérico maior que 20.000 UI/L mais de quatro semanas após a evacuação, devido ao risco de perfuração uterina com novas tentativas de evacuação.
Nível elevado de hCG seis meses após a evacuação (mesmo que esteja caindo).
Regimes de quimioterapia
Mulheres com evidência de GTD persistente devem passar por uma avaliação de sua doença seguida de quimioterapia. O tratamento utilizado é baseado no sistema de pontuação da Federação Internacional de Ginecologia e Obstetrícia (FIGO) 2000 para GTN, após avaliação no centro de tratamento.
Sistema de pontuação FIGO RCOG GT37
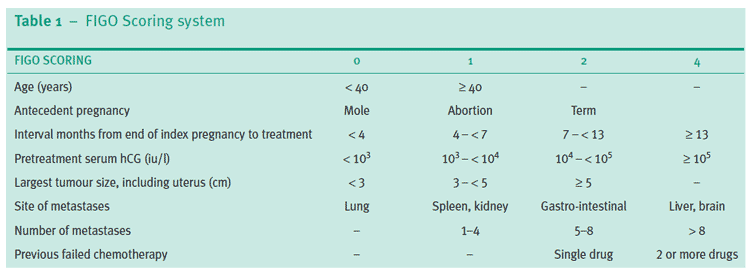
© Royal College of Obstetricians and Gynaecologists; reproduzido com permissão.
A pontuação total é obtida somando as pontuações individuais de cada fator prognóstico. Baixo risco 0-6; alto risco ≥7.
Mulheres com GTN podem ser tratadas com quimioterapia de agente único ou multiagente. PSTT e ETT são agora reconhecidos como variantes de GTN. Elas podem ser tratadas com cirurgia porque são menos sensíveis à quimioterapia.
Mulheres com pontuações FIGO de 6 ou menos estão em baixo risco e são tratadas com metotrexato intramuscular de agente único, alternando diariamente com ácido folínico por uma semana, seguido de seis dias de descanso.
Mulheres com pontuações de 7 ou mais estão em alto risco e são tratadas com quimioterapia intravenosa de múltiplos agentes, que inclui combinações de metotrexato, dactinomicina, etoposídeo, ciclofosfamida e vincristina.
O tratamento é continuado, em todos os casos, até que o nível de hCG tenha retornado ao normal e, em seguida, por mais seis semanas consecutivas. Mulheres suspeitas de coriocarcinoma requerem investigação mais extensa no centro especializado, incluindo tomografia computadorizada do tórax e abdômen, ou ressonância magnética da cabeça e pelve, todas com contraste, além do hCG sérico e um ultrassom Doppler da pelve.
Qualquer mulher com uma pontuação de 13 ou mais é agora reconhecida como tendo um risco maior de morte precoce (dentro de quatro semanas), muitas vezes devido a hemorragia em órgãos, ou morte tardia devido a doença multirresistente a medicamentos.
Raramente, mulheres com doença de múltiplas recaídas precisarão de quimioterapia em alta dose com recuperação de células-tronco.
Uma revisão Cochrane de 2016 descobriu que a dactinomicina (actinomicina D) provavelmente tem mais chances de alcançar uma cura primária para doenças de baixo risco, com menos falhas de tratamento do que o regime de metotrexato, e que o perfil de efeitos colaterais é semelhante.5 No entanto, a dactinomicina (actinomicina D) pode estar associada a um maior risco de eventos adversos graves. A revisão concluiu que há ensaios em andamento que provavelmente contribuirão significativamente para as evidências disponíveis neste campo e que ainda são necessárias evidências de maior certeza.
A quimioterapia profilática pode reduzir o risco de progressão para GTN em mulheres com moles completas que estão em alto risco de transformação maligna. No entanto, as evidências atuais a favor da quimioterapia profilática são limitadas.6
Acompanhamento1
Voltar ao conteúdoPara gravidez molar completa, se o hCG tiver retornado ao normal dentro de 56 dias do evento de gravidez, o acompanhamento será de seis meses a partir da data da remoção uterina.
Se o hCG não tiver retornado ao normal dentro de 56 dias do evento de gravidez, o acompanhamento será de seis meses a partir da normalização do nível de hCG.
O acompanhamento para gravidez molar parcial é concluído uma vez que o hCG tenha retornado ao normal em duas amostras, com pelo menos quatro semanas de intervalo.
Mulheres que não receberam quimioterapia não precisam mais medir o hCG após qualquer evento de gravidez subsequente.
Mulheres que têm uma gravidez após uma gravidez molar anterior, que não exigiu tratamento para GTN, não precisam enviar uma amostra de hCG pós-gravidez.
O exame histológico do tecido placentário de qualquer gravidez normal, após uma gravidez molar, não é indicado.
Gravidez futura1
Voltar ao conteúdoAs mulheres são aconselhadas a não engravidar até que o acompanhamento esteja completo. Níveis elevados de hCG durante o período de acompanhamento podem indicar recorrência. A gravidez deve ser evitada durante o período de acompanhamento até que o sucesso do tratamento tenha sido estabelecido.
Mulheres que se submetem à quimioterapia são aconselhadas a não engravidar por um ano após a conclusão do tratamento, como medida de precaução.
Mulheres que têm uma gravidez após uma gravidez molar anterior, que não exigiu tratamento para GTN, não precisam enviar uma amostra de hCG pós-gravidez.
As mulheres devem ser aconselhadas a não engravidar até que o acompanhamento do hCG esteja completo.
Contracepção após o tratamento7
Voltar ao conteúdoAs mulheres devem ser informadas de que a maioria dos métodos contraceptivos pode ser usada com segurança após o tratamento para GTD e pode ser iniciada imediatamente após a evacuação uterina, com a
exceção da contracepção intrauterina (CIU).
O DIU não deve ser inserido em mulheres com níveis persistentemente elevados de hCG ou doença maligna. O DIU normalmente não deve ser inserido até que os níveis de hCG tenham se normalizado, mas pode ser considerado sob orientação de um especialista, com inserção em um ambiente especializado para mulheres com níveis de hCG em diminuição, após discussão com um centro de GTD.
A contracepção de emergência (CE) é indicada se ocorrer relação sexual desprotegida (RSD) a partir de cinco dias após o tratamento para GTD.
Prognóstico1
Voltar ao conteúdoOs resultados para mulheres com GTN e GTD são melhores com o acompanhamento contínuo de centros de GTD. O registro de mulheres afetadas em um centro de GTD representa um padrão mínimo de cuidado.
No Reino Unido, o programa de registro e tratamento tem uma taxa de cura de 98-100% e uma taxa de quimioterapia de 0,5-1,0% para GTN após gravidez molar parcial e 13-16% após gravidez molar completa.
O prognóstico para mulheres tratadas para GTN é geralmente excelente, com uma taxa de cura geral próxima de 100%. A taxa de cura para mulheres com uma pontuação FIGO de 6 ou menos é quase 100%, enquanto a taxa para mulheres com uma pontuação de 7 ou mais é de 94%.
O prognóstico para uma mulher com GTN após uma gravidez não-molar pode ser pior devido ao atraso no diagnóstico ou à doença avançada, como doença hepática ou do sistema nervoso central, na apresentação.
Gravidezes subsequentes são alcançadas em aproximadamente 80% das mulheres após o tratamento para GTN com metotrexato isolado ou quimioterapia com múltiplos agentes.
O risco de uma nova gravidez molar é baixo (aproximadamente 1%) e está mais associado à gravidez molar completa do que à parcial. Mulheres que engravidam após uma gravidez molar não estão em maior risco de complicações maternas.
No entanto, mulheres expostas a uma gravidez molar antes do nascimento índice têm um risco aumentado de quase 25% de parto prematuro, enquanto mulheres com pelo menos um nascimento entre a gravidez molar e o nascimento índice têm um risco aumentado de nascimento de bebês grandes para a idade gestacional e de natimorto.
Há um risco aumentado de menopausa precoce para mulheres tratadas com quimioterapia de agentes combinados.
As mulheres, especialmente aquelas que estão se aproximando dos 40 anos, devem ser alertadas sobre o potencial impacto negativo na fertilidade, particularmente quando tratadas com quimioterapia em altas doses.
O uso de estrogênios exógenos, incluindo TRH, e outros medicamentos para fertilidade pode ser utilizado uma vez que os níveis de hCG tenham retornado ao normal.
Leitura adicional e referências
- Sociedade Internacional para o Estudo das Doenças Trofoblásticas
- Serviço de Informação e Suporte do Reino Unido para Mola Hidatiforme e Coriocarcinoma
- Bolze PA, Attia J, Massardier J, et al; Consenso formalizado da Organização Europeia para o Tratamento de Doenças Trofoblásticas sobre o manejo de doenças trofoblásticas gestacionais. Eur J Cancer. 2015 Set;51(13):1725-31. doi: 10.1016/j.ejca.2015.05.026. Epub 2015 Jun 16.
- Doença Trofoblástica Gestacional (Coriocarcinoma – todas as idades); NHS Inglaterra. Junho de 2020.
- Gestão da Doença Trofoblástica Gestacional; Colégio Real de Obstetras e Ginecologistas (setembro de 2020).
- Froeling FE, Seckl MJ; Tumores trofoblásticos gestacionais: uma atualização para 2014. Curr Oncol Rep. 2014 Nov;16(11):408. doi: 10.1007/s11912-014-0408-y.
- Doença trofoblástica gestacional: Diretrizes de Prática Clínica da ESMO para diagnóstico, tratamento e acompanhamento; Sociedade Europeia de Oncologia Médica (Set 2013)
- Serviço de Informação e Suporte do Reino Unido para Mola Hidatiforme e Coriocarcinoma
- Lawrie TA, Alazzam M, Tidy J, et al; Quimioterapia de primeira linha em neoplasia trofoblástica gestacional de baixo risco. Cochrane Database Syst Rev. 2016 Jun 9;(6):CD007102. doi: 10.1002/14651858.CD007102.pub4.
- Wang Q, Fu J, Hu L, et al; Quimioterapia profilática para mola hidatiforme para prevenir neoplasia trofoblástica gestacional. Cochrane Database Syst Rev. 2017 Sep 11;9(9):CD007289. doi: 10.1002/14651858.CD007289.pub3.
- Orientação Clínica CEU: Contracepção Após a Gravidez; Faculdade de Saúde Sexual e Reprodutiva (Janeiro de 2017, emendado em Outubro de 2020)
Continue lendo abaixo
Histórico do artigo
As informações nesta página são escritas e revisadas por clínicos qualificados.
Próxima revisão prevista: 14 Mar 2028
16 Mar 2023 | Última versão

Pergunte, compartilhe, conecte-se.
Navegue por discussões, faça perguntas e compartilhe experiências em centenas de tópicos de saúde.

Sentindo-se mal?
Avalie seus sintomas online gratuitamente