Pityriasis lichenoides
Peer reviewed by Dr Colin Tidy, MRCGPLast updated by Dr Toni Hazell, MRCGPLast updated 23 Dec 2022
Meets Patient’s editorial guidelines
- DownloadDownload
- Share
- Language
- Discussion
- Audio Version
- Add to preferred sources on Google
Medical Professionals
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our health articles more useful.
In this article:
Continue reading below
What is pityriasis lichenoides?
Pityriasis lichenoides is an umbrella term for a spectrum of rare benign skin disorders thought to be T-cell mediated in response to an environmental antigen that is most likely viral.
There are three types, listed here in descending order of frequency:
Pityriasis lichenoides chronica (PLC): an almost asymptomatic outbreak of papules resembling pityriasis rosea that presents over weeks or months, often lapsing and recurring over a long period of time.
Pityriasis lichenoides et varioliformis acuta (PLEVA): an acute outbreak of itchy or sore papules with crusts that can be mistaken for guttate psoriasis, a vasculitis, or, in the early stages, chickenpox.
Pityriasis lichenoides et varioliformis acuta
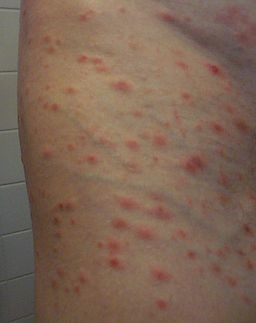
© Florian Jesse, Public domain, via Wikimedia Commons
Febrile ulceronecrotic PLEVA: a severe, rare form of PLEVA with constitutional symptoms like fever and which is a dermatological emergency much like Stevens-Johnson syndrome. Also known as febrile ulceronecrotic Mucha-Habermann disease. Fewer than 100 cases have been reported in the literature.
How common is pityriasis lichenoides? (Epidemiology)
Back to contentsThe exact frequency of the three types of pityriasis lichenoides is not known because it is often not formally diagnosed;1 however, it is likely to be rare.
In adults it tends to come on in the 20s or 30s, with a slight male predominance.
It can occur in children, however, with an average age of onset of 6 years.2
The cause of pityriasis lichenoides is not yet known but three major theories exist:3
A hypersensitivity reaction to an infectious agent such as parvovirus, HIV, Epstein-Barr virus or to some bacteria and parasites.
A relatively benign form of a T-cell lymphoproliferative disorder.
An inflammatory reaction to medication - for example, to anti-TNF agents, statins or vaccines.4
Despite resembling a vasculitis, the histology does not show features of vasculitis such as fibrin or thrombi in the walls or lumen of vessels.
Infections that have been associated with both PLC and PLEVA include Toxoplasma gondii, Epstein-Barr virus, HIV, cytomegalovirus, parvovirus, Staphylococcus aureus and group A beta-haemolytic streptococcus.
Continue reading below
Pityriasis lichenoides symptoms
Back to contentsPatients may present with more than one type of pityriasis lichenoides at the same time. Those with dark skin may have hypopigmentation and more prominent facial involvement, with the signs listed below being more subtle.4
Pityriasis lichenoides chronica (PLC)
PLC usually presents with small pink papules that turn a reddish-brown colour. It resembles pityriasis rosea.
The eruption is often polymorphic, with lesions at different stages of development.
PLC is usually distributed over the trunk, buttocks and proximal arms or legs. It may occur elsewhere but usually spares the face and the palms of the hands, unlike chickenpox.
The lesions are covered with a firm shiny scale ('frosted glass') which can be peeled off to reveal a red-brown colour underneath.
The lesions usually flatten out over a period of weeks or months.
Pityriasis lichenoides et varioliformis acuta (PLEVA)
This subtype of pityriasis lichenoides presents acutely with numerous red papulo-vesicles that are itchy and sometimes painful. The lesions have ulcerated, necrotic or haemorrhagic features and in the early stages can resemble chickenpox.
Unlike chickenpox the lesions of PLEVA do not involve the mucous membranes and they last considerably longer.
Febrile ulceronecrotic PLEVA (Mucha-Habermann disease)
This very rare condition presents with necrotic ulcerations that coalesce rapidly, with a high fever and systemic upset. It is considered a dermatological emergency.
Investigations
Diagnosis is usually based on the history and clinical picture. If diagnostic doubt exists, skin biopsy may be necessary.
Other investigations are directed towards possible associated diseases and the differential diagnosis; they may include antistreptolysin O titres, ESR, HIV screening, infectious mononucleosis tests, cytomegalovirus serology, Epstein-Barr virus serology and toxoplasma serology.
Differential diagnosis
Back to contentsSecondary syphilis.
Continue reading below
Pityriasis lichenoides treatment
Back to contentsFor the relatively quiescent, asymptomatic condition of PLC, often no treatment is required. If the patient requests treatment, or would like to try to expedite resolution of the lesions, the following first-line therapies are described in the literature:
Topical steroids to reduce irritation.
Topical immunomodulators - eg, tacrolimus or pimecrolimus.
Oral antibiotics; the most common being erythromycin and tetracycline,5 with an 80% response rate to three months of erythromycin. Antibiotics are used for their anti-inflammatory properties rather than as antibacterial agents.
Second-line therapies for either PLC or PLEVA include:
Monotherapy using narrow-band UVB (NB-UVB). This has been shown to achieve a 90% complete response rate over eight weeks, obviating the need for systemic therapies.6
For resistant cases, systemic steroids, methotrexate, acitretin, dapsone or ciclosporin may be used.
For the much more serious condition of febrile ulceronecrotic PLEVA:
Aggressive treatment with immunosuppressant and/or immunomodulating agents as well as intensive supportive care are recommended for febrile ulceronecrotic PLEVA.3
TNF-alpha inhibitors (eg, infliximab) may be useful for patients with febrile ulceronecrotic PLEVA, particularly in resistant cases.7
Treatment is likely to take place on a burns intensive care unit.
Prognosis
Back to contentsWith the right treatment almost all children will have full resolution at three months5 but in total median time to resolution is reported as 21 months for children.8
In adults, for both PLC and PLEVA, prognosis is usually good. Resolution takes a few months for most patients, and a few years in others, with a median time to cure of eight months.
Two thirds affected by a first outbreak, even if reaching full resolution, will have a relapse.9
Ulceronecrotic PLEVA carries a high morbidity and is potentially fatal10 but with expert treatment it has been reported to be responsive to prednisolone, NB-UVB light therapy or methotrexate.11
For chronic lesions that seem resistant to standard therapy, there is the risk of transformation to a cutaneous T-cell lymphoma such as mycosis fungoides. Even if this has occurred histologically it does not necessarily mean they will progress.12
Further reading and references
- Fernandes NF, Rozdeba PJ, Schwartz RA, et al; Pityriasis lichenoides et varioliformis acuta: a disease spectrum. Int J Dermatol. 2010 Mar;49(3):257-61. doi: 10.1111/j.1365-4632.2008.03915.x.
- Geller L, Antonov NK, Lauren CT, et al; Pityriasis Lichenoides in Childhood: Review of Clinical Presentation and Treatment Options. Pediatr Dermatol. 2015 Sep-Oct;32(5):579-92. doi: 10.1111/pde.12581. Epub 2015 Mar 26.
- Khachemoune A, Blyumin ML; Pityriasis lichenoides: pathophysiology, classification, and treatment. Am J Clin Dermatol. 2007;8(1):29-36.
- Pityriasis lichenoides; DermNet NZ
- Hapa A, Ersoy-Evans S, Karaduman A; Childhood pityriasis lichenoides and oral erythromycin. Pediatr Dermatol. 2012 Nov-Dec;29(6):719-24. doi: 10.1111/j.1525-1470.2012.01765.x. Epub 2012 May 29.
- Park JM, Jwa SW, Song M, et al; Is narrowband ultraviolet B monotherapy effective in the treatment of pityriasis lichenoides? Int J Dermatol. 2013 Aug;52(8):1013-8. doi: 10.1111/j.1365-4632.2012.05814.x. Epub 2013 Jun 20.
- Meziane L, Caudron A, Dhaille F, et al; Febrile ulceronecrotic Mucha-Habermann disease: treatment with infliximab and intravenous immunoglobulins and review of the literature. Dermatology. 2012;225(4):344-8. doi: 10.1159/000346245. Epub 2013 Jan 31.
- Koh WL, Koh MJ, Tay YK; Pityriasis lichenoides in an Asian population. Int J Dermatol. 2013 Mar 14. doi: 10.1111/j.1365-4632.2012.05608.x.
- Ersoy-Evans S, Greco MF, Mancini AJ, et al; Pityriasis lichenoides in childhood: a retrospective review of 124 patients. J Am Acad Dermatol. 2007 Feb;56(2):205-10. Epub 2006 Oct 13.
- Nanda A, Alshalfan F, Al-Otaibi M, et al; Febrile ulceronecrotic Mucha-Habermann disease (pityriasis lichenoides et varioliformis acuta fulminans) associated with parvovirus infection. Am J Dermatopathol. 2013 Jun;35(4):503-6. doi: 10.1097/DAD.0b013e3182770626.
- Sotiriou E, Patsatsi A, Tsorova C, et al; Febrile ulceronecrotic Mucha-Habermann disease: a case report and review of the literature. Acta Derm Venereol. 2008;88(4):350-5. doi: 10.2340/00015555-0441.
- de Unamuno Bustos B, Ferriols AP, Sanchez RB, et al; Adult pityriasis lichenoides-like mycosis fungoides: a clinical variant of mycosis fungoides. Int J Dermatol. 2014 Nov;53(11):1331-8. doi: 10.1111/ijd.12135. Epub 2014 Jun 25.
Continue reading below
About the author

Dr Toni Hazell, MRCGP
MBBS, BSc, MRCGP, DFSRH, Dip GU med, DRCOG, DCH (London, UK, 2000)
Dr. Toni Hazell qualified from St. Mary’s Hospital Medical School and did her VTS at Northwick Park Hospital.
About the reviewerView full bio

Dr Colin Tidy, MRCGP
General Practitioner, Medical Author
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy is an NHS Doctor, based in Oxfordshire.
Article history
The information on this page is written and peer reviewed by qualified clinicians.
Next review due: 22 Dec 2027
23 Dec 2022 | Latest version

Ask, share, connect.
Browse discussions, ask questions, and share experiences across hundreds of health topics.

Feeling unwell?
Assess your symptoms online for free